Sulodexida para el tratamiento de la úlcera venosa de la pierna
Resumen
Antecedentes
La úlcera venosa de la pierna es una herida crónica frecuente causada por las enfermedades venosas, con una alta tasa de recurrencia y una importante carga de morbilidad. El tratamiento de compresión (vendas o medias) es el primer tratamiento de elección para la úlcera venosa de la pierna. Sin embargo, cuando la úlcera no cicatriza, también es posible utilizar fármacos con o sin tratamiento de compresión. La sulodexida, un glucosaminoglicano sumamente purificado (una molécula que aparece de manera natural) tiene propiedades antitrombóticas y profibrinolíticas (reduce la formación de coágulos sanguíneos) así como efectos antiinflamatorios. La sulodexida se ha estudiado como un posible tratamiento de la úlcera venosa de la pierna.
Objetivos
Evaluar la eficacia y la seguridad de la sulodexida para el tratamiento de la úlcera venosa de la pierna.
Métodos de búsqueda
En julio 2015, se hicieron búsquedas en: registro especializado del Grupo Cochrane de Heridas (Cochrane Wounds Group); Registro Cochrane Central de Ensayos Controlados (Cochrane Central Register of Controlled Trials, CENTRAL) (The Cochrane Library); Ovid MEDLINE; Ovid MEDLINE (In‐Process & Other Non‐Indexed Citations); Ovid EMBASE; EBSCO CINAHL; Chinese Biomedical Literature Database (CBM); China National Knowledge Infrastructure Database (CNKI); Wan Fang and VIP. También se realizaron búsquedas en registros de ensayos clínicos para identificar estudios en curso, así como las referencias que figuran en las publicaciones relevantes. No hubo restricciones con respecto a la fecha de publicación, el idioma, o el ámbito de estudio.
Criterios de selección
Ensayos controlados aleatorios (ECA) que incluyeron pacientes con un diagnóstico de úlcera venosa de la pierna que compararon sulodexida con placebo u otra farmacoterapia (como pentoxifilina, flavonoides, aspirina), con o sin tratamiento de compresión.
Obtención y análisis de los datos
Se utilizaron los procedimientos metodológicos Cochrane estándar. Dos autores de la revisión, de forma independiente, seleccionaron los estudios, extrajeron los datos y evaluaron el riesgo de sesgo. Los datos se agruparon para presentar el cociente de riesgos (CR) con los intervalos de confianza (IC) del 95%, o se presentó un resumen narrativo. Se evaluó la calidad general de las pruebas según el enfoque GRADE.
Resultados principales
Se incluyeron cuatro ECA con un total de 463 participantes (de 42 a 93 años); sólo hubo disponible un informe como resumen publicado.
El metanálisis de tres ECA indica un aumento de la proporción de úlceras completamente cicatrizadas con sulodexida como coadyuvante al tratamiento local (que incluye la atención de la herida y el tratamiento de compresión) en comparación con tratamiento local solo (tasa de cicatrización completa con sulodexida 49,4%, en comparación con 29,8% con tratamiento local solo; CR 1,66; IC del 95%: 1,30 a 2,12). Estas pruebas de que la sulodexida aumenta la tasa de cicatrización completa son de baja calidad debido al riesgo de sesgo. No está claro si la sulodexida se asocia con un aumento de los eventos adversos (4,4% con sulodexida versus 3,1% sin sulodexida; CR 1,44; IC del 95%: 0,48 a 4,34). Las pruebas de los eventos adversos son de muy baja calidad, que se disminuyó en dos niveles por el riesgo de sesgo y en uno por la imprecisión.
Conclusiones de los autores
La sulodexida puede aumentar la cicatrización de la úlcera venosa cuando se utiliza junto con la atención local de la herida, aunque las pruebas son sólo de baja calidad y es probable que la conclusión se modifique por los estudios de investigación nuevos. No está claro si la sulodexida se asocia con efectos adversos. La dosis estándar, la vía y la frecuencia de la sulodexida informadas en los ensayos no estuvieron claras. Se necesitan ECA adicionales rigurosos con un poder estadístico suficiente que examinen los efectos de la sulodexida sobre la cicatrización y la recurrencia de la úlcera, la calidad de vida y los costos.
PICO
Resumen en términos sencillos
Sulodexida para la úlcera venosa de la pierna
Pregunta de la revisión
Se examinaron las pruebas acerca del efecto de la sulodexida sobre los pacientes con úlcera venosa de la pierna.
Antecedentes
La úlcera venosa de la pierna es una herida crónica frecuente y recurrente en la pierna de los pacientes. La úlcera venosa de la pierna es causada por las enfermedades venosas, en particular en las personas de edad avanzada. El tratamiento de compresión (generalmente mediante vendas o medias) es la primera elección de tratamiento para la úlcera venosa de la pierna. Sin embargo, el tratamiento de compresión no es apropiado en algunos pacientes y algunas úlceras se mantienen sin cicatrizar a pesar de la compresión. La sulodexida (un fármaco que disminuye la coagulación de la sangre) se ha estudiado como un tratamiento para la úlcera venosa de la pierna. Se deseaba determinar si hay pruebas convincentes de que la sulodexida mejora la cicatrización de la úlcera venosa.
Características de los estudios
La revisión incluye cuatro estudios con 463 pacientes con úlcera venosa de la pierna con edades entre 42 y 93 años de edad. Los estudios compararon la sulodexida utilizada en combinación con tratamiento local (que incluye la atención de la herida y el tratamiento de compresión) con tratamiento local solo. La duración de los cuatro estudios variaba desde uno a tres meses.
Resultados clave
Tres estudios (438 participantes) indicaron que la sulodexida podría ayudar a mejorar la cicatrización de la úlcera, ya que la proporción de úlceras que cicatrizaron completamente aumentó del 29,8% con el tratamiento local al 49,4% cuando los participantes también recibieron sulodexida. No está claro si la sulodexida da lugar a más efectos más adversos (4,4% con sulodexida versus 3,1% sin sulodexida).
Calidad de la evidencia
La calidad general de las pruebas para cada resultado varió entre baja y muy baja debido al riesgo de sesgo y la imprecisión (o sea, para algunos resultados solamente hubo datos disponibles de un estudio pequeño).
Este resumen en términos sencillos está actualizado hasta el 1 julio 2015.
Conclusiones de los autores
Summary of findings
| Sulodexide + local treatment compared to local treatment for treating venous leg ulcers | ||||||
| Patient or population: patients with venous leg ulcers | ||||||
| Outcomes | Illustrative comparative risks* (95% CI) | Relative effect | No of Participants | Quality of the evidence | Comments | |
| Assumed risk | Corresponding risk | |||||
| local treatment | Sulodexide + local treatment | |||||
| Proportion of ulcers completely healed (overall) | 298 per 1000 | 494 per 1000 | RR 1.66 | 438 | ⊕⊕⊝⊝ | |
| Proportion of ulcers completely healed at 30 days | 189 per 1000 | 360 per 1000 | RR 1.91 | 114 | ⊕⊝⊝⊝ | |
| Proportion of ulcers completely healed at 60 days | 250 per 1000 | 412 per 1000 | RR 1.65 | 324 | ⊕⊕⊝⊝ | |
| Proportion of ulcers completely healed at 90 days | 327 per 1000 | 524 per 1000 | RR 1.6 | 230 | ⊕⊕⊝⊝ | |
| Time to complete ulcer healing | Available data were limited and not analysed | |||||
| Change in absolute ulcer size | Available data were limited and not analysed | |||||
| Ulcer recurrence | Not reported | |||||
| Adverse effects | 31 per 1000 | 44 per 1000 | RR 1.44 | 344 | ⊕⊝⊝⊝ | |
| Health‐related quality of life | Not reported | |||||
| Direct costs | Not reported | |||||
| *The basis for the assumed risk (e.g. the median control group risk across studies) is provided in footnotes. The corresponding risk (and its 95% confidence interval) is based on the assumed risk in the comparison group and the relative effect of the intervention (and its 95% CI). | ||||||
| GRADE Working Group grades of evidence | ||||||
| 1 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors). 2 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors) and one level for imprecision (single study with very wide confidence intervals). 3 Downgraded one level for risk of bias (lack of allocation concealment) and one level for imprecision (single study with very wide confidence intervals). 4 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors) and one level for imprecision (wide confidence intervals). | ||||||
Antecedentes
Descripción de la afección
La úlcera de la pierna se define generalmente como una pérdida de la piel en el miembro inferior que toma más de seis semanas para cicatrizar (Nelson 2011). La úlcera de la pierna es una enfermedad crónica común y la prevalencia varía de 0,62 a cinco por 1000 personas, con una variación de un país a otro, por ejemplo, la prevalencia de la úlcera de la pierna es 0,62/1000 en Australia(Baker 1991), 1/1000 en China (Fu 1998), 1,6/1000 en Suecia (Nelzen 1994), 1,5 a 3/1000 en el Reino Unido(NHS CRD 1997), y 5/1000 para la proporción de población en los Estados Unidos con más de 20 años de edad (Coon 1973). Además, la prevalencia de la úlcera de la pierna aumenta con la edad y alcanza la prevalencia máxima entre los 60 y los 80 años de edad, y las mujeres presentan úlceras con una frecuencia cerca de 1,6 veces más que los hombres (Valencia 2001). Los factores de alto riesgo de úlcera de la pierna incluyen posición de pie prolongada (McCulloch 2001), obesidad, estilo de vida sedentario y antecedentes familiares (Beebe‐Dimmer 2005).
Aproximadamente del 80% al 85% de todas las úlceras de las piernas ocurren como resultado de enfermedades venosas (Simon 2004). La úlcera venosa de la pierna, también conocida como úlcera varicosa o úlcera por estasis, es una enfermedad crónica y recurrente. La tasa calculada de recurrencia de las úlceras cicatrizadas varía del 26% al 69% en el primer año (Mayer 1994; Franks 1995), y aumenta al 75% después de dos años(Mayer 1994). La úlcera de la pierna se ha convertido en una carga económica grande para los pacientes y los servicios sanitarios(Hareendran 2005). El gasto anual por úlcera de la pierna es GBP 230 000 000 a 400 000 000 (precios de 1991) según el National Health Service en el Reino Unido(Bosanquet 1992), y se ha calculado un costo tan alto como USD 1 900 000 000 a 2 500 000 000 por año en los Estados Unidos(Valencia 2001). Además, la úlcera de la pierna puede tener una grave repercusión sobre la calidad de vida de los pacientes(González‐Consuegra 2011; Herberger 2011).
La úlcera venosa de la pierna se asocia de manera importante con la insuficiencia venosa crónica (IVC) (White 2005). El sistema de flujo de la sangre venosa en las extremidades inferiores consiste en venas profundas, venas superficiales y venas perforantes, y todas tienen válvulas abiertas unidireccionales para prevenir el reflujo (flujo en dirección opuesta). Las venas profundas se distribuyen dentro del músculo de las pantorrillas y presentan una alta presión sanguínea debido a la contracción del músculo de las pantorrillas. Por el contrario, la presión arterial dentro de las venas superficiales es inferior. Las venas perforantes comunican las venas profundas y las superficiales. Habitualmente las válvulas de las venas perforantes se cierran cuando el músculo de las pantorrillas se contrae para separar las venas superficiales de la alta presión de las venas profundas. Las válvulas se abren cuando el músculo de las pantorrillas se relaja para dejar que la sangre de las venas superficiales fluya a través de las venas perforantes hacia las venas profundas. Cuando hay un funcionamiento anormal tiene lugar la IVC cuando el sistema venoso normal es perturbado por enfermedades del sistema venoso (válvulas venosas incompetentes, pérdida de la elasticidad de la pared de la vena, lesiones que obstruyen el tracto venoso, etc.) o fracasa el sistema de bombeo de los músculos de las pantorrillas(Valencia 2001; White 2005), lo que da lugar a un aumento de la presión venosa que se denomina "hipertensión venosa". La hipertensión venosa provoca la mayoría de los síntomas de la enfermedad venosa de las piernas como edema (edema debido a retención de líquido), lipodermatoesclerosis (inflamación dolorosa y decoloración de la piel), venas varicosas y ulceración. (Andreozzi 2012).
A pesar de lo anterior, los pasos patogénicos entre la hipertensión venosa y las úlceras de la pierna no se comprenden en su totalidad. Una teoría llamada "Hipótesis de los manguitos de fibrina pericapilares y las anomalías fibrinolíticas"(Valencia 2001), propone que la hipertensión venosa mantenida aumenta la permeabilidad capilar y da lugar a la pérdida de fibrinógeno hacia el exterior de los capilares. El fibrinógeno que se pierde se polimeriza para formar una barrera a la difusión del oxígeno y los nutrientes, o sea, un "manguito de fibrina pericapilar". La falta de oxígeno y nutrientes provoca la muerte de las células tisulares locales y la formación de úlceras(Browse 1982). Otra teoría, la "Hipótesis del atrapamiento de los leucocitos" (Valencia 2001), propone que la hipertensión venosa disminuye el gradiente de presión entre los sistemas arterial y venoso de las extremidades inferiores, lo que da lugar a una reducción de la velocidad de flujo de la sangre capilar y provoca que los leucocitos queden atrapados. Estos leucocitos pueden formar una barrera física directa y también liberar ciertos mediadores (como colagenasa, elastasa, citoquinas, radicales libres y factores quimiotácticos), lo que da lugar a aumento de la permeabilidad capilar, pérdida de fibrinógeno y reacción inflamatoria que provoca la ulceración (Pascarella 2005).
Como no existe un valor de referencia (gold standard) para el diagnóstico de la úlcera venosa de la pierna, es difícil aplicar una definición estándar. No obstante, es importante distinguir el origen de una úlcera de la pierna, es decir si se debe a enfermedad venosa, arterial o neuropática, o a otras causas (Velasco 2011). La úlcera arterial de la pierna se puede descartar mediante la medición del índice de presión brazo‐tobillo (IPBT) por ecografía Doppler. Un IPBT menor o igual a 0,5 indica que la úlcera de la pierna es causada por enfermedad arterial. La úlcera neuropática es más frecuente en los pacientes que presentan diabetes mellitus (Valencia 2001).
Descripción de la intervención
Los objetivos de las intervenciones para la úlcera venosa de la pierna incluyen promover la cicatrización de la úlcera, reducir su recurrencia, mejorar la calidad de vida y reducir los efectos adversos(De Araujo 2003; Nelson 2011). Entre la variedad de tipos de tratamientos, el tratamiento de compresión ha surgido como el tratamiento estándar para la úlcera venosa de la pierna NHS CRD 1997; O'Meara 2012; Nelson 2011), sin embargo, habitualmente la cicatrización de la úlcera demora mucho tiempo (Erickson 1995), y la compresión no es apropiada en los pacientes con enfermedades arteriales (NHS CRD 1997; Nelson 2011). También se han estudiado tratamientos farmacológicos coadyuvantes (adicionales) (p.ej. pentoxifilina [Jull 2012], flavonoides (Scallon 2013), y aspirina(de Oliveira Carvalho 2016)). La sulodexida también se ha indicado como un posible candidato para el tratamiento coadyuvante de la úlcera venosa de la pierna (Nelson 2011).
La sulodexida es un glucosaminoglicano (GAG) sumamente purificado que consiste en 80% de heparina de circulación rápida (en inglés, FMH) y 20% de dermatán sulfato (DS). La FMH (7000 Da) está compuesta de heparina no fraccionada y una fracción con una movilidad electroforética inferior. El DS (25,000 Da) es un polisacárido polidisperso(Cosmi 2003). Comparada con la heparina sola, la sulodexida muestra una vida media más larga y un riesgo menor de hemorragia(Lasierra‐Cirujeda 2010).
La sulodexida se utiliza principalmente en los pacientes con enfermedades con riesgo de trombosis y se administra por vía oral o parenteral (p.ej. mediante infusión).
De qué manera podría funcionar la intervención
Se ha señalado que la sulodexida tiene efectos antitrombóticos, profibrinolíticos y antiinflamatorios(Andreozzi 2012). Una revisión sistemática ha mostrado que disminuye la presión arterial (Olde Engberink 2015).
La sulodexida tiene un efecto antitrombótico al inhibir la actividad de la trombina y la formación de trombina (Cosmi 2003). La trombina es un componente fundamental del sistema de la coagulación (formación de coágulos sanguíneos) porque ayuda a convertir el fibrinógeno en fibrina. La sulodexida tiene un efecto positivo sobre diversos componentes sanguíneos que inhiben la actividad de la trombina y también tiene un efecto negativo sobre los componentes sanguíneos que promueven la conversión de protrombina en trombina.
La sulodexida estimula la actividad fibrinolítica al promover la conversión de plasminógeno en plasmina, lo que da lugar a fibrinólisis (la descomposición de la fibrina).
Además, estudios recientes demuestran que la sulodexida tiene efectos antiinflamatorios (Andreozzi 2012). Karoń 2007 demostró que la administración sistémica (en todo el cuerpo) de sulodexida redujo la inflamación intraperitoneal y vascular en las ratas. Ciszewicz 2009 demostró que la sulodexida ejerce un efecto antiinflamatorio sobre las células endoteliales humanas al suprimir la formación de radicales libres derivados del oxígeno y la liberación de proteína‐1 quimiotáctica de los monocitos (en inglés, MCP‐1) e interleucina‐6 (IL‐6).
Por qué es importante realizar esta revisión
La úlcera venosa de la pierna es una enfermedad crónica frecuente y recurrente. Aunque la actividad de la sulodexida se ha investigado en ensayos clínicos de tratamiento de la úlcera venosa de la pierna, no se ha realizado una revisión sistemática rigurosa de sus efectos sobre la cicatrización de la úlcera venosa.
Objetivos
Evaluar los efectos de la sulodexida sobre la cicatrización de la úlcera venosa de la pierna, así como cualquier efecto secundario.
Métodos
Criterios de inclusión de estudios para esta revisión
Tipos de estudios
Fueron elegibles para inclusión los ensayos controlados aleatorios (ECA) de sulodexida.
Tipos de participantes
Se incluyeron los estudios que reclutaron pacientes de cualquier edad, sexo y en cualquier contexto de atención, que se describió que presentaban una úlcera venosa de la pierna.
Tipos de intervenciones
Se incluyeron los ECA que evaluaron la administración oral o parenteral de sulodexida (cualquier concentración y durante cualquier período de administración) en comparación con placebo u otra farmacoterapia (como pentoxifilina, flavonoides, aspirina), con o sin tratamiento de compresión. Cualquier cointervención (p.ej. otra farmacoterapia o tratamiento de compresión) tenía que haberse utilizado de manera estandarizada en todos los brazos del ensayo.
Tipos de medida de resultado
Resultados primarios
-
Proporción de úlceras completamente cicatrizadas durante el seguimiento.
-
Tiempo transcurrido hasta la cicatrización completa de la úlcera.
-
Cambio porcentual, o absoluto, en el tamaño de la úlcera.
Resultados secundarios
-
Recurrencia de la úlcera.
-
Todos los eventos adversos informados como hemorragia, reacción alérgica, dolor en el sitio de inyección, reacción gastrointestinal, etc.
-
Calidad de vida relacionada con la salud (medida con un cuestionario genérico estandarizado y validado como el EQ‐5D [Herdman 2011], SF‐36 [Ware 2000] o un cuestionario validado específico de la enfermedad (Augustin 1997)).
-
Costos directos.
Results
Description of studies
Results of the search
See: Characteristics of included studies; Characteristics of excluded studies.
The search strategies yielded a total of 133 articles after de‐duplication. Twelve remained after title and abstract screening, and four trials met the inclusion criteria after full text screening (Niglio 1991; Scondotto 1999; Coccheri 2002; Zou 2007). The flow of literature screening process of the review is shown in Figure 1.
Of the four studies included, three compared sulodexide plus local treatment (including wound care and compression therapy) with local treatment alone (Niglio 1991; Scondotto 1999; Zou 2007), one compared sulodexide plus local treatment with placebo plus local treatment (Coccheri 2002).
Included studies
Study design
Four RCTs were included in this review. Three studies were conducted in Italy (Niglio 1991; Scondotto 1999; Coccheri 2002), and one in China (Zou 2007). Three were single‐centre studies (Niglio 1991; Scondotto 1999; Zou 2007), one was a multi‐centre study (31 Italian centres) (Coccheri 2002).
Participants
A total of 463 patients with venous leg ulcers were randomised in the four included RCTs. Sample sizes ranged from 20 (Niglio 1991) to 235 (Coccheri 2002) participants. One RCT described sample size calculations (Scondotto 1999). All four studies reported the age of the participants; the youngest was 42 years old (Scondotto 1999) and the oldest was 93 years old (Scondotto 1999).
Interventions
All four RCTs evaluated sulodexide interventions in combination with local treatment in clinics. However, the sulodexide was given in different ways. Three RCTs started with sulodexide 600 lipasemic units (LSU) intramuscular injection, once daily for the first 20 days (Coccheri 2002) or 30 days (Scondotto 1999; Zou 2007), followed by sulodexide 250 LSU (Scondotto 1999) or 500 LSU (Coccheri 2002) orally, twice daily for another 30 days (Scondotto 1999) or 70 days (Coccheri 2002). One RCT, Niglio 1991, gave sulodexide 500 LSU orally, once daily in the morning.
Local treatment consisted of wound care and compression therapy. Reported wound care mainly included cleansing of ulcers (Scondotto 1999; Coccheri 2002; Zou 2007), removal of debris (Coccheri 2002; Zou 2007), antisepsis (Coccheri 2002; Zou 2007) and dressing of the wound (Coccheri 2002; Zou 2007). Compression therapy usually used stretch elastic bandages (Scondotto 1999; Coccheri 2002; Zou 2007) and stretch socks (Zou 2007).
Outcomes
Three RCTs reported the primary outcome of 'proportion of ulcers completely healed' (Scondotto 1999; Coccheri 2002; Zou 2007). Two RCTs reported 'time to complete ulcer healing' (Niglio 1991; Scondotto 1999), however Niglio 1991 was only an abstract and the time data were not available. Two RCTs, Coccheri 2002 and Zou 2007 reported 'absolute ulcer size' and also the secondary outcome, 'adverse effects'. None of the included studies reported the secondary outcomes, 'ulcer recurrence', 'health‐related quality of life', and 'direct costs'.
Excluded studies
Eight studies were excluded for the following reasons: two studies were review articles (Krasinski 2010; Andreozzi 2012); four did not use sulodexide as a study intervention (Incandela 2001; Colletta 2003; Meaume 2008; Dereure 2012); one included participants with mixed venous and arterial leg ulceration within the same individual and results from those with venous ulcers alone could not be extracted (Serra 2014) and one was a quasi‐RCT (Kucharzewski 2003).
Risk of bias in included studies
Details are described in the risk of bias section of the Characteristics of included studies, and shown by the risk of bias graph (Figure 2) and the risk of bias summary (Figure 3).
Allocation
Sequence generation
Two studies stated that the sequence was generated by random number table (Scondotto 1999; Zou 2007), with low risk of bias. Two did not describe the allocation of sequence generation (Niglio 1991; Coccheri 2002), with unclear risk of bias.
Allocation concealment
None of the four RCTs provided enough description of the allocation concealment process, so we judged the risk of bias as unclear.
Blinding
Coccheri 2002 reported using a double‐blind procedure of participants and outcome assessment, so the risk of bias was low. Blinding of participants, personnel and outcome assessment was not performed in the other three studies (Niglio 1991; Scondotto 1999; Zou 2007), so we judged the risk of bias with respect to blinding as high.
Incomplete outcome data
Two of the included RCTs, Scondotto 1999 and Zou 2007 reported that there were no participants lost to follow‐up, and one study, Coccheri 2002 reported the withdrawal of some participants during treatment, however, the authors performed an intention‐to‐treat analysis, so we judged the risk of bias was low in these three RCTs. Niglio 1991 was reported in an abstract only, so we could not confirm the risk of attrition bias.
Selective reporting
None of the four studies could be evaluated through the protocols, however, three RCTs reported all outcomes predefined in the 'Methods' section (Scondotto 1999; Coccheri 2002; Zou 2007), so we judged the risk of bias of this domain as low. Again, Niglio 1991 was reported in an abstract only, so we could not confirm the risk of reporting bias.
Other potential sources of bias
There was no other source of bias identified in three RCTs, Scondotto 1999, Coccheri 2002 and Zou 2007. Niglio 1991 reported as an abstract only, so other sources of bias could not be identified.
Effects of interventions
See: summary of findings Table for the main comparison for sulodexide and local treatment combined versus local treatment for treating venous leg ulcers.
Sulodexide plus local wound care compared with placebo or local wound care alone
Primary outcomes
Proportion of ulcers completely healed.
Three RCTs with a total of 438 participants (233 participants in the sulodexide group and 205 in the control) reported numbers of participants completely healed (Scondotto 1999; Coccheri 2002; Zou 2007). Firstly we performed an overall analysis based on outcome data of the participants' last follow‐up. The meta‐analysis showed an increase in the proportion of people whose ulcers completely healed with sulodexide compared with people in the control groups: RR 1.66; 95% CI 1.30 to 2.12 (Analysis 1.1), compared with control groups. This was low quality evidence (downgraded twice for risk of bias due to lack of allocation concealment and blinded participants, personnel and outcome assessment).
One study reported 55 participants (31 in the sulodexide group and 24 in the control) withdrawn with reasons (Coccheri 2002) and for the sensitivity analysis, we assumed that the ulcers of these 55 withdrawn participants were all completely healed. The result of the sensitivity analysis indicated that the overall result was robust to this alternative assumption about the outcome of the missing participants: RR 1.53; 95% CI 1.27 to 1.83 (Analysis 1.2).
We then performed subgroup analyses according to the follow‐up duration of up to 30 days, 31 to 60 days, and 61 to 90 days.
Up to 30 days' follow‐up
One RCT, Zou 2007, with a total of 114 participants (61 participants in the sulodexide group and 53 in the control) reported the proportion of ulcers completely healed up to 30 days. It is unclear whether sulodexide improved numbers of participants completely healed: RR 1.91; 95% CI 1.00 to 3.66 (Analysis 1.3), (very low quality evidence downgraded twice for risk of bias and once for imprecision).
31 to 60 days' follow‐up
Two studies, Scondotto 1999 and Coccheri 2002, with a total of 324 participants (172 participants in the sulodexide group and 152 in the control group) reported this outcome. Pooling of these studies showed increased healing of the ulcers of people treated with sulodexide: RR 1.65; 95% CI 1.20 to 2.28 (Analysis 1.4), (low quality evidence downgraded twice for risk of bias).
61 to 90 days' follow‐up
One RCT, Coccheri 2002, with a total of 230 participants (120 participants in the sulodexide group and 110 in the control group) reported this outcome. Sulodexide was associated with an increase in the proportion of participants completely healed: RR 1.60; 95% CI 1.17 to 2.20 (Analysis 1.5), (low quality evidence downgraded once for risk of bias and once for imprecision).
Time to complete ulcer healing.
Three RCTs reported 'time to complete ulcer healing' (Niglio 1991; Scondotto 1999; Coccheri 2002).
Niglio 1991 randomised 10 participants each to the sulodexide (500 LSU orally, once daily) group and to the control group. Participants in each group received wound care and compression therapy. The reported healing time might be earlier in the sulodexide group (P < 0.01), however, exact time data were not available as this study was reported in an abstract only.
Scondotto 1999 randomised 52 participants to the sulodexide (600 LSU intramuscular injection, once daily for 30 days; then 250 LSU orally, twice a day for 30 days) group and 42 patients to the control group. Participants in each group received wound care and compression therapy. The overall mean (SD) time to complete ulcer healing for all study participants was 72 (64) days in the sulodexide group compared with 110 (137) days in the control group (P = 0.08). In the subgroup analysis for participants with epidermal ulcers, the mean (SD) time to complete ulcer healing was 25 (20) days in the sulodexide group and 51 (21) days in the control group (P = 0.0001). For participants with dermal ulcers, the mean (SD) time to complete ulcer healing was 86 (66) days in the sulodexide group and 133 (51) days in the control group (P = 0.02).
Coccheri 2002randomised 121 participants to the sulodexide (600 LSU intramuscular injection, once daily for 20 days; then 500 LSU orally, twice daily for 70 days) group and 114 patients to the control group. Participants in each group received wound care and compression therapy. The interaction of sulodexide combined with compression therapy on time to complete ulcer healing was reported as significant (P = 0.011) by multivariate analysis, in favour of sulodexide.
Change in absolute ulcer size.
Two studies reported 'change in absolute ulcer size' during follow‐up (Coccheri 2002; Zou 2007).
Coccheri 2002 reported the ulcer size on day 0, day 20, day 60 and day 90. The mean (SD) ulcer size was 12.25 (23.12) cm2 in the sulodexide group versus 13.38 (26.00) cm2 in the control group for day 0; 8.81 (19.84) cm2 versus 10.59 (25.25) cm2 for day 20; 7.19 (21.11) cm2 versus 9.97 (26.16) cm2 for day 60; and 5.39 (14.91) cm2 versus 8.35 (24.21) cm2 for day 90. The changes in ulcer size with time were reported as significant for the sulodexide group (P = 0.004), but not for the control group.
Zou 2007 randomised 61 participants to the sulodexide (600 LSU intramuscular injection, once daily until the ulcer healed or maximum 30 days) group and 53 participants to the control group. Participants in each group received wound care and compression therapy . The ulcer size was 12.25 cm2 in the sulodexide group versus 13.38 cm2 in the control group for day 0; 8.81 versus 10.59 cm2 for day 20; and 5.39 versus 8.35 cm2 for day 30; however, the P value for the between‐group difference of each comparison phase was not reported.
Secondary outcomes
Ulcer recurrence.
No studies examined this outcome.
Adverse effects.
Two studies, Coccheri 2002 and Zou 2007, with a total of 344 participants (181 patients in the sulodexide group and 163 in the control) reported adverse effects during the treatment period. There was no clear evidence of a difference in rates of adverse effects when the data from these studies were pooled: RR 1.44; 95% CI 0.48 to 4.34. The reported adverse effects included cutaneous rash, epigastric pain and headache. This was very low quality evidence downgraded twice for risk of bias and once for imprecision.
Health‐related quality of life.
No studies examined this outcome.
Direct costs.
No studies examined this outcome.
Discusión
Resumen de los resultados principales
Se incluyeron cuatro ECA en esta revisión. Los cuatro ECA investigaron la sulodexida como un coadyuvante al tratamiento local, que incluye la atención de la herida y el tratamiento de compresión, para tratar la úlcera venosa de la pierna.
Para las mediciones del resultado primario, tres ECA informaron la "proporción de úlceras completamente cicatrizadas" en general (Scondotto 1999; Coccheri 2002; Zou 2007), y hubo más úlceras completamente cicatrizadas en el grupo de sulodexida y tratamiento local combinados en comparación con el grupo de tratamiento local. Tres ECA informaron el "tiempo transcurrido hasta la cicatrización completa de la úlcera" (Niglio 1991; Scondotto 1999; Coccheri 2002). Hay algunas pruebas de (muy) baja calidad de que los pacientes tratados con sulodexida pueden presentar una cicatrización más rápida de sus úlceras venosas que los que no reciben sulodexida, aunque es probable que esta estimación del efecto cambie con los nuevos estudios de investigación. Dos ECA que informaron el "cambio absoluto en el tamaño de la úlcera" (que es un resultado intermedio) (Coccheri 2002; Zou 2007) también informaron individualmente mayores reducciones del tamaño con la sulodexida
En las mediciones de los resultados secundarios, sólo dos ECA informaron "efectos adversos" (Coccheri 2002; Zou 2007). No hubo diferencias claras en las tasas de efectos adversos y este resultado es de muy baja calidad debido al riesgo de sesgo y la imprecisión.
No se informaron otros resultados secundarios como la recurrencia de la úlcera, la calidad de vida o los costos.
Compleción y aplicabilidad general de las pruebas
No fue posible evaluar todas las intervenciones planificadas en esta revisión. Todos los ECA incluidos compararon sulodexida con placebo o ningún tratamiento como tratamiento coadyuvante al tratamiento local; ningún estudio comparó sulodexida con otros fármacos como pentoxifilina, flavonoides o aspirina.
Los estudios incluidos no evaluaron todas las medidas de resultado predefinidas. Tres de cuatro ECA informaron la proporción de úlceras completamente cicatrizadas, tres de cuatro ensayos informaron el tiempo transcurrido hasta la cicatrización completa de la úlcera, dos de cuatro ensayos informaron el cambio absoluto en el tamaño de la úlcera y los efectos adversos. Niglio 1991 informó su estudio sólo como un resumen. Se mencionó el único resultado de tiempo transcurrido hasta la cicatrización completa de la úlcera, pero los datos temporales no estuvieron disponibles, por lo que los revisores intentaron establecer contacto con Niglio para obtener más detalles del estudio. Ninguno de los ECA incluidos informó los resultados planificados recurrencia de la úlcera, calidad de vida relacionada con la salud y costos directos.
Calidad de la evidencia
Se incluyeron en la revisión cuatro ECA, con un total de 463 pacientes. Es probable que los resultados informados estén influenciados por la falta de cegamiento, de manera que el riesgo de sesgo en cuanto al cegamiento (que incluye el cegamiento de los participantes y del personal y el cegamiento de la evaluación del resultado) fue alto en tres estudios (Niglio 1991; Scondotto 1999; Zou 2007). Niglio 1991 se publicó sólo como resumen, por lo que no fue posible evaluarlo de manera apropiada (el riesgo de sesgo de cada dominio, excepto para el cegamiento, fue incierto).
La calidad de las pruebas para cada resultado fue baja o muy baja. Las razones principales de la disminución de la calidad de las pruebas fueron el riesgo de sesgo y la imprecisión (Resumen de los hallazgos para la comparación principal).
Sesgos potenciales en el proceso de revisión
Se buscaron exhaustivamente ECA publicados en bases de datos y registros de ensayos, así como en listas de referencias de estudios relevantes sin restricciones de idioma. Sin embargo, no se identificó ni se planificó incluir ningún estudio no publicado, por lo que no es posible excluir la posibilidad de sesgo de publicación. Se identificó y excluyó un ECA que incluyó participantes con úlceras de la pierna venosas y arteriales mixtas en el mismo individuo y no fue posible extraer los resultados de los pacientes con úlceras venosas solamente (Serra 2014). Además, se incluyó un estudio publicado sólo como resumen y, aunque se intentó establecer contacto con los autores para más información, no hubo respuesta (Niglio 1991). Es posible que puedan existir datos adicionales no publicados a los que no se haya podido acceder.
Acuerdos y desacuerdos con otros estudios o revisiones
No se han realizado previamente revisiones sistemáticas y metanálisis de sulodexida para la úlcera venosa de la pierna basados en ECA, y los ECA sobre este tema son poco frecuentes. Las revisiones existentes (Nelson 2011; Andreozzi 2012; Andreozzi 2014) sobre sulodexida para la úlcera venosa de la pierna se basaron en los mismos estudios que se identificaron en la presente revisión (Scondotto 1999; Coccheri 2002; Kucharzewski 2003; Zou 2007) más un ensayo controlado cuasialeatorio (Kucharzewski 2003). Nelson 2011 realizó una revisión sistemática para evaluar las intervenciones para la úlcera venosa de la pierna. Entre diversas intervenciones, los cuatro estudios Scondotto 1999, Coccheri 2002, Kucharzewski 2003 y Zou 2007 se incluyeron en la revisión de Nelson para evaluar la eficacia y la seguridad de la sulodexida. Sin embargo, en la revisión de Nelson no se realizaron análisis agrupados. La conclusión fue que la sulodexida más la compresión podrían aumentar las tasas de cicatrización a los dos a tres meses en comparación con la compresión sola (Nelson 2011). Andreozzi informó dos revisiones sobre sulodexida en el tratamiento de la enfermedad venosa crónica (Andreozzi 2012; Andreozzi 2014), y la evaluación de la sulodexida en la úlcera venosa de la pierna se basó en los mismos cuatro estudios (Scondotto 1999; Coccheri 2002; Kucharzewski 2003; Zou 2007). El ensayo controlado cuasialeatorio que se excluyó de la presente revisión concluyó que la sulodexida podría acelerar el proceso de cicatrización en los pacientes con úlcera venosa crónica de la pierna (Kucharzewski 2003).

PRISMA flow diagram of literature screening
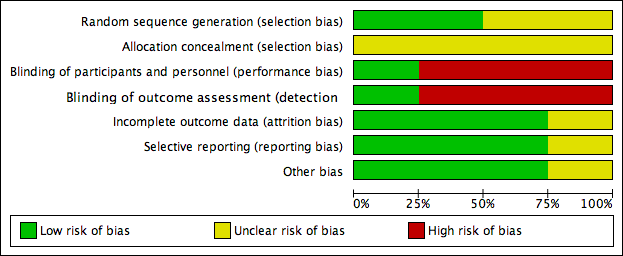
Risk of bias graph: review authors' judgements about each risk of bias item presented as percentages across all included studies.

Risk of bias summary: review authors' judgements about each risk of bias item for each included study.
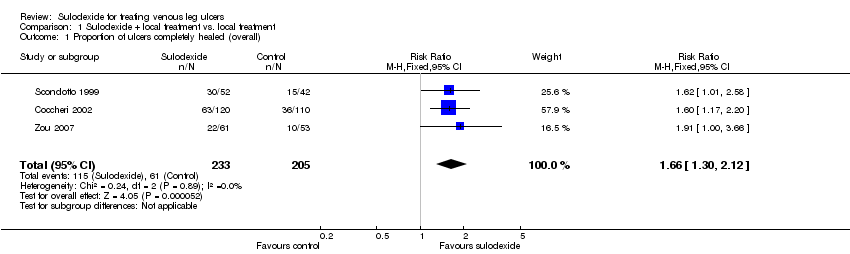
Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 1 Proportion of ulcers completely healed (overall).

Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 2 Proportion of ulcers completely healed (sensitivity analysis).

Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 3 Proportion of ulcers completely healed at 30 days.

Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 4 Proportion of ulcers completely healed at 60 days.
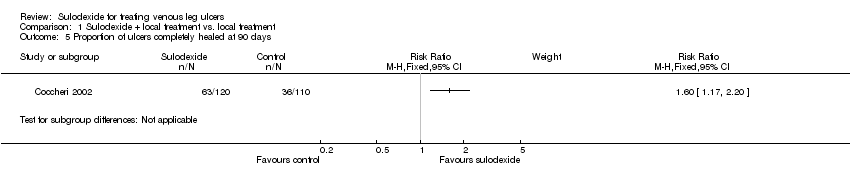
Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 5 Proportion of ulcers completely healed at 90 days.

Comparison 1 Sulodexide + local treatment vs. local treatment, Outcome 6 Adverse effects.
| Sulodexide + local treatment compared to local treatment for treating venous leg ulcers | ||||||
| Patient or population: patients with venous leg ulcers | ||||||
| Outcomes | Illustrative comparative risks* (95% CI) | Relative effect | No of Participants | Quality of the evidence | Comments | |
| Assumed risk | Corresponding risk | |||||
| local treatment | Sulodexide + local treatment | |||||
| Proportion of ulcers completely healed (overall) | 298 per 1000 | 494 per 1000 | RR 1.66 | 438 | ⊕⊕⊝⊝ | |
| Proportion of ulcers completely healed at 30 days | 189 per 1000 | 360 per 1000 | RR 1.91 | 114 | ⊕⊝⊝⊝ | |
| Proportion of ulcers completely healed at 60 days | 250 per 1000 | 412 per 1000 | RR 1.65 | 324 | ⊕⊕⊝⊝ | |
| Proportion of ulcers completely healed at 90 days | 327 per 1000 | 524 per 1000 | RR 1.6 | 230 | ⊕⊕⊝⊝ | |
| Time to complete ulcer healing | Available data were limited and not analysed | |||||
| Change in absolute ulcer size | Available data were limited and not analysed | |||||
| Ulcer recurrence | Not reported | |||||
| Adverse effects | 31 per 1000 | 44 per 1000 | RR 1.44 | 344 | ⊕⊝⊝⊝ | |
| Health‐related quality of life | Not reported | |||||
| Direct costs | Not reported | |||||
| *The basis for the assumed risk (e.g. the median control group risk across studies) is provided in footnotes. The corresponding risk (and its 95% confidence interval) is based on the assumed risk in the comparison group and the relative effect of the intervention (and its 95% CI). | ||||||
| GRADE Working Group grades of evidence | ||||||
| 1 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors). 2 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors) and one level for imprecision (single study with very wide confidence intervals). 3 Downgraded one level for risk of bias (lack of allocation concealment) and one level for imprecision (single study with very wide confidence intervals). 4 Downgraded two levels for risk of bias (risk of selection bias due to lack of allocation concealment; risk of performance bias due to lack of blinding of participants, personnel and outcome assessors) and one level for imprecision (wide confidence intervals). | ||||||
| Outcome or subgroup title | No. of studies | No. of participants | Statistical method | Effect size |
| 1 Proportion of ulcers completely healed (overall) Show forest plot | 3 | 438 | Risk Ratio (M‐H, Fixed, 95% CI) | 1.66 [1.30, 2.12] |
| 2 Proportion of ulcers completely healed (sensitivity analysis) Show forest plot | 3 | 438 | Risk Ratio (M‐H, Fixed, 95% CI) | 1.53 [1.27, 1.83] |
| 3 Proportion of ulcers completely healed at 30 days Show forest plot | 1 | Risk Ratio (M‐H, Fixed, 95% CI) | Subtotals only | |
| 4 Proportion of ulcers completely healed at 60 days Show forest plot | 2 | 324 | Risk Ratio (M‐H, Fixed, 95% CI) | 1.65 [1.20, 2.28] |
| 5 Proportion of ulcers completely healed at 90 days Show forest plot | 1 | Risk Ratio (M‐H, Fixed, 95% CI) | Subtotals only | |
| 6 Adverse effects Show forest plot | 2 | 344 | Risk Ratio (M‐H, Fixed, 95% CI) | 1.44 [0.48, 4.34] |

