Profilaxis con antibióticos para la reparación de la episiotomía después del parto vaginal
Resumen
Antecedentes
Las infecciones bacterianas que ocurren durante el trabajo de parto, el parto y el puerperio se pueden asociar con morbilidad y mortalidad materna y perinatal considerables. La profilaxis con antibióticos podría reducir la incidencia de infección de la herida después de la episiotomía, en particular en situaciones asociadas con un mayor riesgo de infección perineal posparto, como la episiotomía en la línea media, la extensión de la incisión, o en ámbitos donde el riesgo inicial de infección después del parto vaginal es alto. Sin embargo, la evidencia disponible no está clara con respecto a la función de los antibióticos profilácticos en la prevención de las infecciones después de la episiotomía.
Objetivos
Evaluar si la profilaxis habitual con antibióticos antes o inmediatamente después de la incisión o la reparación de la episiotomía en las pacientes con un parto vaginal no complicado, en comparación con placebo o ninguna profilaxis con antibióticos, previene la morbilidad infecciosa materna y mejora los resultados.
Métodos de búsqueda
Se hicieron búsquedas el 24 julio 2017 en el registro de ensayos del Grupo Cochrane de Embarazo y Parto (Cochrane Pregnancy and Childbirth Group) LILACS, ClinicalTrials.gov, en la WHO International Clinical Trials Registry Platform (ICTRP) y en listas de referencias de estudios recuperados.
Criterios de selección
Se consideraron los ensayos controlados aleatorios, los ensayos cuasialeatorios y los ensayos aleatorios grupales que compararon la profilaxis habitual con antibióticos para la incisión o reparación de la episiotomía en pacientes con partos vaginales por lo demás normales, con placebo o ninguna profilaxis con antibióticos.
Obtención y análisis de los datos
Dos autores de la revisión, de forma independiente, evaluaron los ensayos para la inclusión y el riesgo de sesgo, extrajeron los datos y verificaron su exactitud. Solo se encontró un ensayo cuasialeatorio que cumplió los criterios de inclusión y se incluyó en el análisis, por lo que no se realizó un metanálisis.
Resultados principales
En la revisión se incluyó un ensayo controlado cuasialeatorio (con datos de 73 pacientes). El ensayo, que se realizó en un hospital público en el Brasil, comparó cloranfenicol oral 500 mg cuatro veces al día durante 72 horas después de la reparación de la episiotomía (n = 34) versus ningún tratamiento (n = 39). La mayoría de los dominios se consideraron con alto riesgo de sesgo porque las pacientes se asignaron al azar según números pares e impares, la ocultación de la asignación se basó en un número de protocolo, en el grupo de control se administró ningún tratamiento o placebo, tampoco hubo claridad con respecto al cegamiento de las evaluaciones de resultado, y los resultados no se informaron completamente. Se consideró que los otros dominios presentaban un bajo riesgo de sesgo. La calidad de la evidencia se disminuyó por limitaciones muy importantes en el diseño (relacionadas con la falta de generación de la secuencia aleatoria, la ocultación de la asignación y el cegamiento) y la imprecisión en las estimaciones del efecto (tamaños de la muestra pequeños e intervalos de confianza amplios [IC] en las estimaciones del efecto).
Se encontró evidencia de muy baja calidad, a partir de un ensayo con 73 pacientes, de que no hay una indicación clara de que los antibióticos profilácticos reduzcan la incidencia de dehiscencia de la herida de la episiotomía con infección (cociente de riesgos [CR] 0,13; IC del 95%: 0,01 a 2,28), o sin infección (CR 0,82; IC del 95%: 0,29 a 2,34). No se informaron casos de otras infecciones puerperales (p.ej. endometritis) en el grupo de antibiótico ni en el control.
El ensayo no informó los resultados secundarios de interés de esta revisión que incluyen morbilidad infecciosa materna grave, malestar o dolor en el sitio de la herida de la episiotomía, función sexual posparto, efectos adversos de los antibióticos, costos de la atención, satisfacción de las pacientes con la atención y la resistencia antimicrobiana individual.
Conclusiones de los autores
No hubo evidencia suficiente para evaluar los efectos clínicos beneficiosos ni perjudiciales de la profilaxis habitual con antibióticos para la reparación de la episiotomía después del parto normal. El único ensayo incluido en esta revisión tuvo varias limitaciones metodológicas, con limitaciones muy graves en el diseño e imprecisión en las estimaciones del efecto. Además, el ensayo evaluó un antibiótico con aplicación limitada en la práctica clínica actual. Se necesita una evaluación cuidadosa y rigurosa de los efectos beneficiosos y perjudiciales comparativos de los antibióticos profilácticos sobre la morbilidad por infección después de la episiotomía, en ensayos controlados aleatorios bien diseñados que utilicen antibióticos y regímenes comunes en la práctica obstétrica actual.
PICO
Resumen en términos sencillos
Uso habitual de antibióticos para la reparación de la episiotomía después del parto vaginal normal
¿Cuál es el problema?
La evidencia de los estudios de investigación actuales favorece una política hospitalaria de uso limitado de la episiotomía, en lugar de la episiotomía habitual. Sin embargo, en muchas partes del mundo todavía es muy frecuente la práctica de la realización de la episiotomía entre las pacientes con un parto por vía vaginal. Las infecciones bacterianas asociadas con el parto pueden provocar enfermedades importantes en la madre y el recién nacido e incluso la muerte. Las medidas generales de control de la infección como la higiene de las manos, las técnicas quirúrgicas asépticas, la desinfección del sitio quirúrgico y la esterilización de los instrumentos pueden ayudar a disminuir el riesgo de infección por episiotomía. Los antibióticos preventivos, o la profilaxis, podrían reducir las infecciones de la herida después de la episiotomía, en particular en situaciones asociadas con un mayor riesgo de infección como una extensión de la incisión durante el parto, o en ámbitos sanitarios donde el riesgo inicial de infecciones relacionadas con el parto es alto.
¿Por qué es esto importante?
Las pacientes con una episiotomía pueden no requerir el uso habitual de antibióticos para prevenir la infección, en particular si se han respetado las medidas generales de control de la infección. El uso inadecuado de los antibióticos se asocia con resultados más deficientes, a la vez que expone a las pacientes y los recién nacidos al riesgo de los efectos secundarios relacionados con los antibióticos. Los costos de la asistencia sanitaria pueden aumentar con el uso de antibióticos y el uso generalizado de los antibióticos puede dar lugar a la aparición de resistencia a los antibióticos.
¿Qué evidencia se encontró?
La revisión evaluó si el uso habitual de antibióticos en el momento de la episiotomía evitó la infección en las pacientes con un parto vaginal sin complicaciones, en comparación con placebo o ningún antibiótico. Se buscó la evidencia (24 de julio de 2017) de los ensayos controlados aleatorios en la bibliografía médica. Solo se identificó un pequeño ensayo que se realizó en un hospital público de Brasil y proporcionó datos de muy baja calidad de 73 mujeres. El ensayo no mostró diferencias claras entre los grupos, con o sin antibióticos, en el número de pacientes que presentaron infección o abertura de la herida de la episiotomía. En los grupos ninguna mujer desarrolló infección del recubrimiento del útero. El ensayo no informó otros resultados de interés para esta revisión.
¿Qué significa esto?
La evidencia actual sobre la repercusión de los antibióticos profilácticos para la prevención de la infección después de la episiotomía proviene de un ensayo pequeño con limitaciones en el diseño. La incidencia relativamente baja de infección por episiotomía cuando se observan bien las medidas de control de la infección, suscita interrogantes acerca del posible efecto beneficioso agregado de la profilaxis con antibióticos, particularmente cuando se equilibra contra el riesgo de efectos secundarios relacionados con los antibióticos en la madre y el recién nacido, y con respecto a la resistencia emergente a los antibióticos. Se necesita una evaluación cuidadosa y rigurosa de los efectos beneficiosos y perjudiciales comparativos de los antibióticos profilácticos sobre la morbilidad por infección después de la episiotomía, en ensayos controlados aleatorios bien diseñados que utilicen antibióticos y regímenes comunes en la práctica obstétrica actual.
Conclusiones de los autores
Summary of findings
| Antibiotic prophylaxis compared to no treatment for episiotomy repair following vaginal birth | ||||||
| Patient or population: women with episiotomy repair following vaginal birth Settings: public hospital, Brazil Intervention: antibiotic prophylaxis with oral chloramphenicol 500 mg four times daily for 72 hours after episiotomy repair Comparison: no treatment | ||||||
| Outcomes | Illustrative comparative risks* (95% CI) | Relative effect | No of Participants | Quality of the evidence | Comments | |
| Assumed risk | Corresponding risk | |||||
| Risk with no treatment | Risk with antibiotic prophylaxis | |||||
| Incidence of episiotomy wound infection with wound dehiscence | Study population | RR 0.13 | 73 | ⊕⊝⊝⊝ | ||
| 103 per 1000 | 14 per 1000 | |||||
| Incidence of episiotomy wound dehiscence without wound infection | Study population | RR 0.82 | 73 | ⊕⊝⊝⊝ | ||
| 179 per 1000 | 151 per 1000 | |||||
| Incidence of puerperal infection (endometritis) | Study population | not estimable | 73 | ⊕⊝⊝⊝ | There were no events in either group. | |
| 0 per 1000 | 0 per 1000 | |||||
| Incidence of severe maternal infectious morbidity | Study population | ‐ | 0 | ‐ | trial did not measure this outcome | |
| ‐ | ‐ | |||||
| Discomfort or pain at episiotomy wound site | ‐ | ‐ | ‐ | 0 | ‐ | trial did not measure this outcome |
| Women's satisfaction with care | ‐ | ‐ | ‐ | 0 | ‐ | trial did not measure this outcome |
| Adverse effects of antibiotics | Study population | ‐ | 0 | ‐ | trial did not measure this outcome | |
| ‐ | ‐ | |||||
| *The basis for the assumed risk (e.g. the median control group risk across studies) is provided in footnotes. The corresponding risk (and its 95% confidence interval) is based on the assumed risk in the comparison group and the relative effect of the intervention (and its 95% CI). | ||||||
| GRADE Working Group grades of evidence | ||||||
| 1 One study with very serious design limitations (‐2) | ||||||
Antecedentes
Las infecciones bacterianas que ocurren durante el trabajo de parto, el parto y el puerperio se pueden asociar con morbilidad y mortalidad materna y perinatal considerables. Según las últimas estimaciones, la incidencia general de infección puerperal materna se encuentra alrededor del 4,4% entre los nacidos vivos, lo que representa más de 5 700 000 casos por año, con variaciones geográficas importantes (WHO 2005). Las infecciones puerperales todavía son una afección potencialmente mortal y una de las principales causas directas de mortalidad materna en el mundo. Representan hasta el 15% de las muertes maternas totales y la mayoría de las muertes se registran en los países de ingresos bajos y medios (Say 2014; Van Dillen 2010).
Diferentes medidas efectivas de control de la infección son relevantes para prevenir las infecciones alrededor del momento del parto, en particular a nivel de la institución, incluida la administración profiláctica de antibióticos en condiciones proclives a la infección. En este contexto, no está clara la evidencia acerca de la función de los antibióticos profilácticos en la prevención de la infección después de una episiotomía, un procedimiento obstétrico frecuente.
Descripción de la afección
La episiotomía es la ampliación quirúrgica del orificio vaginal mediante una incisión en el perineo durante la última parte del período expulsivo. Este procedimiento se realiza con tijeras o bisturí estériles y se repara con suturas (Thacker 1983). En la bibliografía se han descrito siete tipos diferentes de episiotomía, pero no existe una práctica estandarizada en cuanto al punto de origen, el ángulo de corte ni la extensión de la incisión (Kalis 2012). Los ángulos más frecuentes son las incisiones mediolaterales y de la línea media.
La episiotomía se introdujo en la práctica obstétrica con la idea de facilitar los partos vaginales y prevenir las complicaciones maternas y fetales. El uso clínico frecuente de la episiotomía incluye los partos vaginales operatorios (fórceps o ventosa), distocia fetal (presentación podálica o de cara, posición occípito posterior), macrosomía (feto más grande del promedio), distocia de hombro, perineo rígido o amenaza de rotura perineal grave, agotamiento materno o para acelerar el parto en caso de presunto compromiso fetal (sufrimiento fetal, frecuencia cardíaca fetal anormal; Carroli 2009; Graham 2005; Thacker 1983). Sin embargo, no hay un consenso claro, ya que la mayoría de estas indicaciones y los efectos beneficiosos señalados no se han confirmado mediante ensayos controlados aleatorios (ECA) ni estudios observacionales.
Por el contrario, la evidencia actual está a favor del uso limitado de la episiotomía en lugar de la episiotomía habitual. Una revisión Cochrane de ocho ECA mostró que una política restrictiva de episiotomía dio lugar a menos traumatismo perineal grave, menos sutura y menos complicaciones de la herida que las políticas liberales de episiotomía (Carroli 2009). No se encontraron diferencias claras entre las dos políticas en cuanto a los resultados traumatismo vaginal o perineal grave, dispareunia (coito doloroso), incontinencia urinaria o dolor.
La práctica de la episiotomía varía ampliamente según las características demográficas de las pacientes, el tipo, las preferencias y la experiencia de los profesionales sanitarios y las características de la institución sanitaria (p.ej. el tipo y tamaño de la institución; Viswanathan 2005 (AHRQ); Friedman 2015). A pesar de la evidencia que indica efectos perjudiciales potenciales de una política habitual de episiotomía, la práctica todavía es muy frecuente entre las pacientes que tienen un parto por vía vaginal en muchas partes del mundo, con estimaciones que varían entre y dentro de los países. Las tasas informadas varían entre el 9,7% en Suecia al 100% en Taiwán entre 1990 y 2000(Graham 2005). Las tasas parecen ser inferiores en Europa (EURO‐PERISTAT 2013),y América del Norte (Friedman 2015),que en América Central y del Sur, Sudáfrica y Asia (Graham 2005; Kropp 2005). Sin embargo, se espera que estas tendencias disminuyan cuando se implementen políticas restrictivas de episiotomía en todo el mundo (EURO‐PERISTAT 2013; Hartmann 2005).
Una episiotomía se considera una herida limpia‐contaminada, donde se presume que la flora vaginal, intestinal o cutánea normal contamina la herida durante el procedimiento (Tharpe 2008). Otras posibles fuentes de contaminación por microorganismos exógenos incluyen: el que atiende el parto, una técnica quirúrgica deficiente e instrumentos o ambiente quirúrgico contaminados. Una infección de la episiotomía se puede definir clínicamente como la presencia de temperatura elevada, dolor local, calor, rubor, equimosis o exudado del sitio de la incisión, presencia de absceso perineal o complicaciones en la cicatrización de la herida o abertura de la herida(Tharpe 2008). Como con la mayoría de las infecciones obstétricas de la piel y de las partes blandas, las infecciones de la episiotomía son polimicrobianas, y se deben principalmente a la contaminación con bacterias aeróbicas que incluyen bacilos Gram‐negativos, enterococos, estreptococos Grupo B, y anaeróbicas (Hussein 2010; Newton 2008).
Los datos sobre la incidencia de infección después de la episiotomía son escasos y están influenciados por varios factores de confusión como la falta de una definición estándar, que incluye variaciones en los criterios diagnósticos y en el momento de evaluación de la infección, y la inclusión de infecciones de otros tipos de desgarros perineales. A pesar del alto riesgo de contaminación con la flora normal de los genitales femeninos o del tracto gastrointestinal, la incidencia de infección por episiotomía parece ser relativamente baja y se calcula entre el 0,3% y el 5%, según el contexto (Carroli 2009; Newton 2008; Thacker 1983; Tharpe 2008). Son más frecuentes otras complicaciones potencialmente relacionadas con la infección como la dehiscencia de la herida de la episiotomía y los problemas de cicatrización de la herida (Carroli 2009). Aunque las infecciones de la piel y las partes blandas después de la episiotomía son complicaciones posparto poco frecuentes, se pueden asociar con mortalidad y morbilidad altas, que incluyen fascitis necrosante, sepsis y necrosis tisular (Gravett 2012).
Descripción de la intervención
El objetivo de la profilaxis con antibióticos es prevenir la infección al alcanzar niveles terapéuticos en los tejidos en el momento en el que existen mayores probabilidades de que ocurra contaminación microbiana (ACOG 2011). La profilaxis se caracteriza por la administración de antibióticos de espectro amplio (p.ej. ampicilina, cefalosporina o una combinación de antibióticos) que son efectivos contra el microorganismo con más probabilidades de provocar infecciones y que se proporcionan antes, durante o inmediatamente después del procedimiento por un período corto (dosis única o por menos de 24 horas), sin que existan signos de infección(ACOG 2011; Van Schalkwyk 2010).
La profilaxis con antibióticos se recomienda para evitar las complicaciones infecciosas de procedimientos obstétricos proclives a infección como la cesárea, la extracción manual de la placenta y la reparación de desgarros perineales de tercer o cuarto grado (WHO 2015). Las episiotomías son anatómicamente similares a un desgarro perineal de segundo grado, que incluyen la mucosa vaginal, el tejido conjuntivo y los músculos subyacentes, y pueden no justificar la administración habitual de antibióticos profilácticos(ACOG 2011; NICE 2014; Van Schalkwyk 2010; WHO 2015). Sin embargo, la administración profiláctica de antibióticos para las episiotomías parece variar mucho. Aunque en los países de ingresos altos no hay, hasta donde se sabe, informes sobre la administración profiláctica de antibióticos para las episiotomías, y las recomendaciones clínicas no mencionan su uso sin que exista infección (ACOG 2011; NICE 2014; Van Schalkwyk 2010), parece ser una práctica muy frecuente en algunos países de bajos ingresos, donde a la mayoría de las pacientes se les realizan episiotomías y reciben antibióticos profilácticos (Sharma 2008).
De qué manera podría funcionar la intervención
Las medidas generales de control de la infección como la higiene de las manos, las técnicas quirúrgicas asépticas, la desinfección del sitio y la esterilización de los instrumentos utilizados para realizar la episiotomía reducen al mínimo el riesgo de infección por episiotomía (Hussein 2010; Kamel 2014; Tharpe 2008). El uso de diferentes técnicas y materiales de reparación también puede influir en el riesgo de infección; sin embargo, la evidencia es limitada. Una revisión sistemática de ensayos controlados aleatorios realizada por la Agency for Healthcare Research and Quality indicó que la técnica de reparación de dos capas (no suturar la piel perineal) pareció disminuir el riesgo de infecciones de la herida en comparación con una reparación de tres capas(Viswanathan 2005 (AHRQ)). No está clara la evidencia sobre la repercusión de los diferentes materiales utilizados para la reparación. En general, los ensayos no encontraron diferencias claras entre las suturas no absorbibles o absorbibles, ni los adhesivos tisulares. Dos revisiones Cochrane recientemente publicadas sobre materiales y métodos para la reparación de la episiotomía no informaron de forma específica sobre la infección de la herida perineal; sin embargo, estas revisiones mostraron diferencias pequeñas entre los grupos en resultados relacionados con la infección como la dehiscencia o abertura de la herida, cuando se compararon diferentes materiales o técnicas de sutura, aunque los autores informaron que estos resultados tuvieron una heterogeneidad alta (Kettle 2010; Kettle 2012).
La profilaxis con antibióticos podría reducir la incidencia de infección de la herida después de la episiotomía por la reducción de la carga bacteriana que podría provocar infección posparto. Lo anterior se puede aplicar en particular a situaciones asociadas con un mayor riesgo de infección perineal posparto como la episiotomía en la línea media, la extensión de la incisión o en ámbitos donde el riesgo inicial de infección después del parto vaginal es alto (Tharpe 2008). Sin embargo, es escasa la evidencia sobre la profilaxis habitual con antibióticos en condiciones generalmente asociadas con la práctica de la episiotomía como los partos vaginales operatorios, o las complicaciones de la episiotomía como los desgarros perineales de tercer o cuarto grado. Una revisión Cochrane anterior que incluyó un ensayo con 393 pacientes no encontró evidencia que apoyara la administración habitual de antibióticos profilácticos para reducir el riesgo de infección después del parto vaginal operatorio (Liabsuetrakul 2014). Evidencia de otra revisión Cochrane que incluyó un ensayo con 147 pacientes no encontró evidencia suficiente que apoyara la administración habitual de antibióticos profilácticos en las pacientes con un desgarro perineal de tercer o cuarto grado después del parto (Buppasiri 2014a).
Las ventajas del uso generalizado de los antibióticos profilácticos tienen que equilibrarse contra las desventajas como los posibles efectos adversos en la madre y el recién nacido, que incluyen los trastornos en la flora microbiana normal, un mayor riesgo de infecciones bacterianas resistentes, las reacciones alérgicas y un aumento en los costos de la asistencia sanitaria (ACOG 2011; Newton 2008). La administración indiscriminada de antibióticos profilácticos podría también contribuir al aumento de la resistencia antimicrobiana individual y ambiental a nivel institucional y comunitario en muchas partes del mundo(WHO 2014).
Por qué es importante realizar esta revisión
La evidencia disponible no está clara acerca de la función de los antibióticos profilácticos para prevenir las infecciones después de la episiotomía. De hecho, la mayoría de las pacientes que requieren reparación perineal después de una episiotomía no presenta complicaciones, pero un escaso número podría presentar dolor y complicaciones en la cicatrización relacionadas con la infección (Carroli 2009; Thacker 1983; Tharpe 2008). Junto con las medidas de control de la infección mencionadas anteriormente, la profilaxis con antibióticos puede tener la posibilidad de prevenir de forma adicional algunos casos de infección y mejorar los resultados maternos en el puerperio. La reducción de las infecciones genitales después del parto vaginal también podría contribuir a reducir la carga relacionada con el tratamiento de las infecciones, los reingresos maternos y las complicaciones a largo plazo(Gravett 2012). También podría reducir al mínimo la interferencia de las morbilidades relacionadas con infección en el vínculo madre‐lactante en los primeros días después del parto.
Es bien conocido que la utilización subóptima de la profilaxis con antibióticos se asocia con resultados deficientes y aumenta el riesgo de efectos secundarios relacionados con los antibióticos en la madre y el recién nacido, así como los costos de la asistencia sanitaria (ACOG 2011; Newton 2008). Un motivo de preocupación importante con respecto a la administración habitual e indiscriminada de los antibióticos profilácticos es la aparición de resistencia a los antibióticos en las poblaciones obstétricas, en particular en ámbitos donde la episiotomía todavía es frecuente. Como parte de las iniciativas mundiales para reducir la resistencia antimicrobiana y en conformidad con la Global Strategy for Containment of Antimicrobial Resistance de la OMS (WHO 2001), los antibióticos se deben administrar solo cuando hay una indicación médica clara y cuando los efectos beneficiosos esperados superan los posibles efectos perjudiciales.
Objetivos
Evaluar si la profilaxis habitual con antibióticos antes o inmediatamente después de la incisión o la reparación de la episiotomía en las pacientes con un parto vaginal no complicado, en comparación con placebo o ninguna profilaxis con antibióticos, previene la morbilidad infecciosa materna y mejora los resultados.
Métodos
Criterios de inclusión de estudios para esta revisión
Tipos de estudios
Se incluyeron todos los ensayos controlados aleatorios, los ensayos cuasialeatorios y los ensayos aleatorios grupales que compararon la profilaxis habitual con antibióticos, antes o inmediatamente después de la incisión o reparación de la episiotomía en pacientes con partos vaginales por lo demás normales, con placebo o ninguna profilaxis con antibióticos. Se incluyeron los estudios publicados solo en forma de resumen, siempre que hubiera información suficiente disponible. En las actualizaciones futuras se incluirán los resúmenes de los que no se obtuvo información suficiente, una vez que la publicación completa esté disponible o los autores proporcionen más información.
Se excluirán los ensayos cruzados, ya que este diseño no es apropiado para la intervención de interés.
Tipos de participantes
Todas las embarazadas que recibieron una episiotomía por un parto vaginal sin complicaciones, independientemente de la edad gestacional en el momento del parto. Se excluyeron las pacientes a las que se les realizaron procedimientos intraparto que podrían haber requerido una episiotomía (ventosa, fórceps) o desgarros vaginales de tercer o cuarto grado.
Tipos de intervenciones
La comparación principal de la revisión fue la administración de cualquier régimen de profilaxis habitual con antibióticos antes o inmediatamente después de la incisión o la reparación de la episiotomía, en comparación con placebo o ninguna profilaxis con antibióticos.
Tipos de medida de resultado
Resultados primarios
-
Incidencia de infección de la herida de la episiotomía (incluido edema, eritema, material serosanguinolento o francamente purulento), como la definieron los autores de los ensayos.
-
Incidencia de dehiscencia (abertura) de la herida de la episiotomía.
-
Incidencia de infección puerperal (p.ej. endometritis con o sin miometritis y con o sin salpingitis que causara morbilidad febril materna después de una episiotomía), como la definieron los autores.
Resultados secundarios
-
Incidencia de morbilidad infecciosa materna grave (sepsis, shock séptico, laparotomía o histerectomía por infección, o ingreso a una unidad de cuidados intensivos [UCI] maternos), como la definieron los autores de los ensayos.
-
Duración de la estancia hospitalaria materna.
-
Malestar o dolor en el sitio de la herida de la episiotomía, como los definió el autor.
-
Función sexual después del parto (dispareunia, satisfacción sexual, sensación sexual, tiempo hasta reanudar el coito), como la definieron los autores de los ensayos.
-
Efectos adversos de los antibióticos (maternos: reacción alérgica, náuseas, vómitos, diarrea, erupciones cutáneas, anafilaxia; neonatales: reacción alérgica, diarrea, erupciones cutáneas, anafilaxia).
-
Costo de la atención incluido reingreso hospitalario, costo del tratamiento con antibióticos.
-
Satisfacción de las pacientes con la atención, como la informaron los autores de los ensayos.
-
Resistencia antimicrobiana individual (p.ej. ninguna respuesta al tratamiento con antibióticos de primera línea, cultivo de cepas bacterianas resistentes a los antibióticos), como la informaron los autores de los ensayos.
Results
Description of studies
Results of the search
See: Figure 1.
We did not find any studies during the search of the Cochrane Pregnancy and Childbirth Group’s Trials Register. The search of the LILACS database yielded 41 titles; after independent title and abstract screening by two authors, we retrieved one report for full‐text evaluation. We identified one report during the search of ClinicalTrials.gov and the WHO International Clinical Trials Registry Platform (ICTRP).
Included studies
Design
This review includes one randomised controlled trial (Neto 1990).
Sample sizes
Neto 1990 included 80 women with normal births and episiotomies, 73 of whom were followed‐up and included in the analysis, 34 in the intervention arm, and 39 in the non‐treated control arm.
Setting
The trial was conducted in one public hospital in Brazil, between October 1988 and September 1989.
Participants
Neto 1990 included 34 women in the intervention arm and 39 in the control no‐treated arm. They reported no baseline differences between groups regarding race, maternal age, parity, gestational age, length of labour, length of rupture of membranes, or number of vaginal examinations.
Interventions and comparisons
The included trial compared oral chloramphenicol 500 mg four times daily for 72 hours after episiotomy repair versus no treatment.
Outcomes
Neto 1990 measured episiotomy dehiscence (defined as wound rupture without signs of infection), episiotomy infection (defined as pain, heat, redness or purulent discharge, and wound rupture), and puerperal endometritis assessed at 10 days postpartum (defined as two of the following; fever, hypogastric pain, uterine involution, abnormal lochia).
Sources of trial funding and declarations of interest
Neto 1990 did not provide information relating to sources of trial funding or declarations of interest.
Excluded studies
We did not exclude any studies.
Risk of bias in included studies
We summarised the 'Risk of bias' assessment in Figure 2. Overall, we assessed the potential risk of bias in the included study to be high.

Risk of bias summary: review authors' judgements about each 'risk of bias' domain
Allocation
We assessed the risk of selection bias as high for the included trial. The trial used a non‐random sequence generation and allocation concealment approach, according to protocol number (even and odd numbers).
Blinding
We assessed the risk of performance bias as high for the included trial, as the control arm received no treatment. We considered the risk of detection bias to be unclear, as no information was available on whether physicians who evaluated the women at 10 days postpartum were blinded to the treatment allocation.
Incomplete outcome data
We assessed the risk of attrition bias as high, as information was not available for all 80 women randomised in the included trial. Six women in the intervention group and one in the control group were missed for follow‐up at 10 days postpartum when the outcomes were assessed. However, there were no differences reported in baseline characteristics among those followed‐up.
Selective reporting
We assessed the risk of reporting bias as unclear, as Neto 1990 did not provide sufficient information to assess the risk of reporting bias.
Other potential sources of bias
It was unclear if other areas of potential bias existed, based on information available from Neto 1990.
Effects of interventions
Antibiotic versus no treatment
Primary outcomes
We adjusted the reporting of the outcomes 'wound infection' and 'wound dehiscence', as the included trial reported separately wound dehiscence with or without infection.
Incidence of episiotomy wound infection (including oedema, erythema, serosanguinous, or frankly purulent material)
There was no clear difference between the antibiotic group and the control group on the incidence of episiotomy wound infection with dehiscence (risk ratio (RR) 0.13, 95% confidence interval (CI) 0.01 to 2.28; one trial; 73 women; very low‐quality evidence; Analysis 1.1).
Incidence of episiotomy wound dehiscence (breakdown)
There was no clear difference between the antibiotic group and the control group on the incidence of episiotomy wound dehiscence without infection (RR 0.82, 95% CI 0.29 to 2.34; one trial; 73 women; very low‐quality evidence; Analysis 1.2). There was no clear difference in the overall risk of wound dehiscence with or without infection when these outcomes were combined (RR 0.52, 95% CI 0.20 to 1.35; one trial; 73 women; very low‐quality evidence; Analysis 1.3).
Incidence of puerperal infection (e.g. endometritis with or without myometritis and with or without salpingitis causing maternal febrile morbidity after an episiotomy)
The only additional puerperal infection reported in the included study was endometritis. No cases of postpartum endometritis were reported in either the antibiotic or control group. No other puerperal infection was measured in the included trial (73 women; Analysis 1.4).
Secondary outcomes
The only trial we included in this review did not provide data on any of the pre‐specified secondary outcomes. No data were reported on the incidence of severe maternal infectious morbidity (septicaemia, septic shock, laparotomy or hysterectomy for infection, or maternal intensive care unit admission), length of maternal hospital stay, discomfort or pain at episiotomy wound site, sexual function postpartum (dyspareunia, sexual satisfaction, sexual sensation, time‐to‐resuming sexual intercourse), adverse effects of antibiotics (maternal: allergic reaction, nausea, vomiting, diarrhoea, skin rashes, anaphylaxis; neonatal: allergic reaction, diarrhoea, skin rashes, anaphylaxis), cost of care (re‐admission to hospital, cost of antibiotic treatment), women's satisfaction with care, or individual antimicrobial resistance (e.g. no response to first‐line antibiotic treatment, culture of antibiotic‐resistant bacteria strains).
Discusión
Resumen de los resultados principales
El único estudio incluido en esta revisión no mostró diferencias claras entre las pacientes que recibieron cloranfenicol después de la reparación de una episiotomía y las que no recibieron tratamiento en la incidencia de infección posparto, dehiscencia de la herida, infección de la herida o endometritis posparto. La muy baja calidad de la evidencia limita la interpretación de los resultados. No se proporcionaron datos de los resultados secundarios predeterminados.
Compleción y aplicabilidad general de las pruebas
El estudio incluido proporcionó datos de un hospital público en un país de ingresos medios (Brasil). Fue un ensayo controlado cuasialeatorio con graves limitaciones en el diseño y que administró un régimen de antibiótico (cloranfenicol) con uso limitado en la práctica actual debido a los efectos secundarios. Lo anterior suscita interrogantes acerca de la aplicabilidad de los resultados en la práctica obstétrica actual.
Calidad de la evidencia
Solo se incluyó un ensayo pequeño con 73 pacientes y con un riesgo general de sesgo que se consideró alto, ya que la generación de la secuencia aleatoria, la ocultación de la asignación y el cegamiento fueron inadecuados.
El nivel de la evidencia de todos los resultados según GRADE (cuando se informó) fue de muy baja calidad debido a las limitaciones muy importantes en el diseño y a los pequeños tamaños de la muestra con amplios intervalos de confianza (Resumen de los hallazgos para la comparación principal).
Sesgos potenciales en el proceso de revisión
La revisión se realizó según las recomendaciones del Manual Cochrane de Revisiones Sistemáticas de Intervenciones (Cochrane Handbook for Systematic Reviews of Interventions) (Higgins 2011). Se minimizaron los posibles sesgos de revisión al buscar en la base de datos LILACS posibles ensayos relevantes publicados en revistas de América Latina y la región del Caribe. Esta búsqueda adicional llevó a la inclusión del único ensayo en esta revisión, que no fue identificado por el Registro de Ensayos Cochrane de Embarazo y Parto (Cochrane Pregnancy and Childbirth’s Trials Register).
Acuerdos y desacuerdos con otros estudios o revisiones
Una revisión sistemática anterior de estudios no observacionales no encontró estudios que analizaran la administración profiláctica de antibióticos después de la episiotomía para prevenir la morbilidad infecciosa (WHO 2015). En la actualidad se prepara otra revisión Cochrane (Bonet 2016a) que analiza los antibióticos profilácticos para la prevención de la infección después del parto vaginal sin complicaciones e incluye la infección de la episiotomía como un resultado.

Study flow diagram

Risk of bias summary: review authors' judgements about each 'risk of bias' domain

Comparison 1 Comparison 1. Antibiotic prophylaxis versus no treatment, Outcome 1 Episiotomy infection with wound dehiscence.

Comparison 1 Comparison 1. Antibiotic prophylaxis versus no treatment, Outcome 2 Episiotomy wound dehiscence without infection.
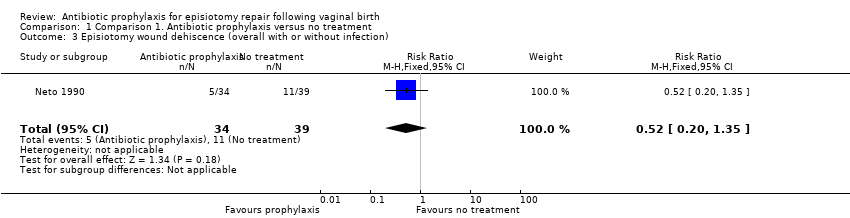
Comparison 1 Comparison 1. Antibiotic prophylaxis versus no treatment, Outcome 3 Episiotomy wound dehiscence (overall with or without infection).

Comparison 1 Comparison 1. Antibiotic prophylaxis versus no treatment, Outcome 4 Incidence of puerperal infection (endometritis).
| Antibiotic prophylaxis compared to no treatment for episiotomy repair following vaginal birth | ||||||
| Patient or population: women with episiotomy repair following vaginal birth Settings: public hospital, Brazil Intervention: antibiotic prophylaxis with oral chloramphenicol 500 mg four times daily for 72 hours after episiotomy repair Comparison: no treatment | ||||||
| Outcomes | Illustrative comparative risks* (95% CI) | Relative effect | No of Participants | Quality of the evidence | Comments | |
| Assumed risk | Corresponding risk | |||||
| Risk with no treatment | Risk with antibiotic prophylaxis | |||||
| Incidence of episiotomy wound infection with wound dehiscence | Study population | RR 0.13 | 73 | ⊕⊝⊝⊝ | ||
| 103 per 1000 | 14 per 1000 | |||||
| Incidence of episiotomy wound dehiscence without wound infection | Study population | RR 0.82 | 73 | ⊕⊝⊝⊝ | ||
| 179 per 1000 | 151 per 1000 | |||||
| Incidence of puerperal infection (endometritis) | Study population | not estimable | 73 | ⊕⊝⊝⊝ | There were no events in either group. | |
| 0 per 1000 | 0 per 1000 | |||||
| Incidence of severe maternal infectious morbidity | Study population | ‐ | 0 | ‐ | trial did not measure this outcome | |
| ‐ | ‐ | |||||
| Discomfort or pain at episiotomy wound site | ‐ | ‐ | ‐ | 0 | ‐ | trial did not measure this outcome |
| Women's satisfaction with care | ‐ | ‐ | ‐ | 0 | ‐ | trial did not measure this outcome |
| Adverse effects of antibiotics | Study population | ‐ | 0 | ‐ | trial did not measure this outcome | |
| ‐ | ‐ | |||||
| *The basis for the assumed risk (e.g. the median control group risk across studies) is provided in footnotes. The corresponding risk (and its 95% confidence interval) is based on the assumed risk in the comparison group and the relative effect of the intervention (and its 95% CI). | ||||||
| GRADE Working Group grades of evidence | ||||||
| 1 One study with very serious design limitations (‐2) | ||||||
| Outcome or subgroup title | No. of studies | No. of participants | Statistical method | Effect size |
| 1 Episiotomy infection with wound dehiscence Show forest plot | 1 | 73 | Risk Ratio (M‐H, Fixed, 95% CI) | 0.13 [0.01, 2.28] |
| 2 Episiotomy wound dehiscence without infection Show forest plot | 1 | 73 | Risk Ratio (M‐H, Fixed, 95% CI) | 0.82 [0.29, 2.34] |
| 3 Episiotomy wound dehiscence (overall with or without infection) Show forest plot | 1 | 73 | Risk Ratio (M‐H, Fixed, 95% CI) | 0.52 [0.20, 1.35] |
| 4 Incidence of puerperal infection (endometritis) Show forest plot | 1 | 73 | Risk Ratio (M‐H, Fixed, 95% CI) | 0.0 [0.0, 0.0] |

