Acupuntura para el dolor neuropático en adultos
Resumen
Antecedentes
El dolor neuropático puede ser causado por daño nervioso y a menudo viene seguido de cambios en el sistema nervioso central. Todavía existe incertidumbre con respecto a la efectividad y la seguridad de los tratamientos con acupuntura para el dolor neuropático, a pesar de la realización de varios ensayos clínicos.
Objetivos
Evaluar la eficacia analgésica y los eventos adversos de la acupuntura para el dolor neuropático crónico en pacientes adultos.
Métodos de búsqueda
Se hicieron búsquedas en CENTRAL, MEDLINE, Embase, en cuatro bases de datos chinas, ClinicalTrials.gov y en la World Health Organization (WHO) International Clinical Trials Registry Platform (ICTRP) el 14 febrero 2017. También se verificaron de forma cruzada las listas de referencias de los estudios incluidos.
Criterios de selección
Ensayos controlados aleatorios (ECA) con una duración del tratamiento de ocho semanas o más que compararon acupuntura (administrada sola o en combinación con otras terapias) con acupuntura simulada, otros tratamientos activos o tratamiento habitual, para el dolor neuropático en pacientes adultos. Se buscaron los estudios de acupuntura basada en la inserción de agujas y la estimulación de los tejidos somáticos con fines terapéuticos, y se excluyeron otros métodos de estimulación de los puntos de acupuntura sin inserción de agujas. Se buscaron los estudios de acupuntura manual, electroacupuntura u otras técnicas de acupuntura utilizadas en la práctica clínica (como agujas calientes, agujas encendidas, etc.).
Obtención y análisis de los datos
Se utilizaron los procedimientos metodológicos estándar previstos por la Colaboración Cochrane. Los resultados primarios fueron intensidad del dolor y alivio del dolor. Los resultados secundarios fueron cualquier resultado relacionado con el dolor que indicara alguna mejoría, retiros, participantes que presentaron cualquier evento adverso, eventos adversos graves y calidad de vida. Para los resultados dicotómicos se calculó el cociente de riesgos (CR) con intervalos de confianza (IC) del 95% y para los resultados continuos se calculó la diferencia de medias (DM) con los IC del 95%. Cuando fue apropiado, se calculó el número necesario a tratar para un resultado beneficioso adicional (NNTB). Todos los datos se combinaron mediante un modelo de efectos aleatorios y la calidad de la evidencia se evaluó mediante GRADE para generar las tablas "Resumen de los hallazgos".
Resultados principales
Se incluyeron seis estudios que incluyeron 462 participantes con dolor neuropático periférico crónico (442 participantes finalizaron el estudio [251 hombres], media de la edad 52 a 63 años). Los estudios incluidos reclutaron a 403 participantes de China y 59 del Reino Unido. En su mayoría los estudios tuvieron un tamaño de la muestra pequeño (menos de 50 participantes por brazo de tratamiento) y todos los estudios tuvieron alto riesgo de sesgo en el cegamiento de los participantes y el personal. En su mayoría los estudios tuvieron riesgo incierto de sesgo de generación de la secuencia (cuatro de seis estudios), ocultación de la asignación (cinco de seis) e informe selectivo (todos los estudios incluidos). Todos los estudios investigaron la acupuntura manual y no se identificaron estudios que compararan la acupuntura con tratamiento habitual, ni estudios que investigaran otras técnicas de acupuntura (como electroacupuntura, agujas calientes, agujas encendidas).
Un estudio comparó acupuntura con acupuntura simulada. No se sabe si hay diferencias entre las dos intervenciones en la reducción de la intensidad del dolor (n = 45; DM ‐0,4; IC del 95%: ‐1,83 a 1,03; evidencia de muy baja calidad) y ningún grupo logró "ningún dolor peor que dolor leve" (puntuación promedio en la escala analógica visual [EAV, 0 a 10] fue 5,8 y 6,2 respectivamente en los grupos de acupuntura y acupuntura simulada, donde 0 = ningún dolor). Hubo datos limitados sobre la calidad de vida que no mostraron diferencias claras entre los grupos. No hubo evidencia disponible sobre el alivio del dolor, los eventos adversos ni otros resultados secundarios predeterminados para esta comparación.
Tres estudios compararon acupuntura sola versus otros tratamientos (mecobalamina combinada con nimodipino, e inositol). La acupuntura puede reducir el riesgo de "ninguna respuesta clínica" al dolor en comparación con otros tratamientos (n = 209; CR 0,25; IC del 95%: 0,12 a 0,51); sin embargo, no hubo evidencia disponible para la intensidad del dolor, el alivio del dolor, los eventos adversos ni cualquiera de los otros resultados secundarios.
Dos estudios compararon la acupuntura combinada con otros tratamientos activos (mecobalamina y cápsula Xiaoke bitong) versus otros tratamientos activos utilizados solos. Se encontró que el grupo de acupuntura combinada tuvo una puntuación inferior en la EAV en la intensidad del dolor (n = 104; DM ‐1,02; IC del 95%: ‐1,09 a ‐0,95) y mejor calidad de vida (n = 104; DM ‐2,19; IC del 95%: ‐2,39 a ‐1,99), que los que recibieron otro tratamiento solo. Sin embargo, la puntuación promedio en la EAV de los grupos de acupuntura y control fue 3,23 y 4,25 respectivamente, lo que indica que ningún grupo logró "ningún dolor peor que dolor leve". Además, esta evidencia provino de un estudio único con alto riesgo de sesgo y un tamaño de la muestra muy pequeño. No hubo evidencia sobre el alivio del dolor y no se identificaron diferencias claras entre los grupos en otros parámetros, incluidos "ninguna respuesta clínica" al dolor y retiros. No hubo evidencia de eventos adversos.
La calidad general de la evidencia es muy baja debido a las limitaciones de los estudios (alto riesgo de sesgo de realización, detección y desgaste, y alto riesgo de sesgo por el tamaño pequeño de los estudios como factor de confusión) o la imprecisión. Por lo tanto, hubo muy poca confianza en la estimación del efecto, y es probable que el efecto verdadero sea significativamente diferente del efecto calculado.
Conclusiones de los autores
Debido a los limitados datos disponibles, no hay evidencia suficiente para apoyar ni refutar el uso de la acupuntura para el dolor neuropático en general, ni para cualquier afección específica de dolor neuropático en comparación con acupuntura simulada u otros tratamientos activos. Cinco estudios todavía están en curso y siete estudios aguardan a ser clasificados debido a la duración poco clara del tratamiento, y los resultados de estos estudios pueden influir en los resultados actuales.
PICO
Resumen en términos sencillos
Acupuntura para el dolor neuropático en adultos
Pregunta de la revisión
¿La acupuntura es segura y efectiva en el tratamiento del dolor neuropático crónico en pacientes adultos?
Antecedentes
El dolor neuropático es un dolor crónico complejo, causado por la lesión de los nervios. Es diferente de los mensajes de dolor transmitidos a lo largo de los nervios sanos a partir del tejido dañado (por ejemplo, una caída o corte o por artritis de la rodilla). Aproximadamente del 7% al 10% de la población general tiene dolor neuropático. La acupuntura es una técnica de la medicina tradicional china (MTC) para tratar las enfermedades al insertar agujas en la piel, o los tejidos subyacentes.
En esta revisión se tenía el interés de determinar si la acupuntura podría aliviar el dolor, mejorar la calidad de vida y causar menos efectos secundarios que otras opciones de tratamiento en pacientes adultos con dolor neuropático. Se buscaron los estudios que compararan acupuntura con acupuntura simulada (la acupuntura simulada incluye el uso de una aguja roma que se desliza en el mango en lugar de penetrar la piel o los tejidos subyacentes). También se buscaron los estudios que compararan acupuntura con tratamiento habitual, o con otros tratamientos activos (como mecobalamina, nimodipino, inositol y la cápsula Xiaoke bitong).
Características de los estudios
Se realizó una búsqueda de ensayos clínicos relevantes en febrero de 2017. Se incluyeron seis estudios de acupuntura manual: uno comparó acupuntura con acupuntura simulada; tres investigaron acupuntura combinada con otros tratamientos activos en comparación con otros tratamientos activos solos; dos compararon acupuntura sola con otros tratamientos activos. Los seis estudios incluyeron a 462 pacientes adultos con dolor neuropático periférico crónico. Los participantes tenían una edad de 52 a 63 años como promedio. Recibieron tratamiento durante ocho semanas o más. No se encontraron estudios que compararan acupuntura con tratamiento habitual, ni estudios de otras técnicas de acupuntura (como electroacupuntura, agujas calientes, agujas encendidas).
Resultados clave y calidad de la evidencia
No hay seguridad acerca de los efectos beneficiosos de la acupuntura manual sobre la intensidad del dolor, el alivio del dolor ni la calidad de vida en comparación con la acupuntura simulada u otros tratamientos (como mecobalamina, nimodipino, inositol y la cápsula Xiaoke bitong). Hay falta de evidencia con respecto a los efectos perjudiciales (efectos secundarios) potenciales de la acupuntura.
Se clasificó la calidad de la evidencia de los estudios en cuatro niveles: muy baja, baja, moderada o alta. La evidencia de muy baja calidad indica que no se sabe la fibilidad de los resultados. La evidencia de alta calidad significa que existe mucha seguridad en cuanto a los resultados. La calidad de la evidencia en esta revisión es muy baja debido principalmente a los problemas en la manera en la que se realizaron los estudios (como que los participantes no se cegaron al tratamiento, o que más participantes del grupo de acupuntura simulada abandonó el estudio antes de completarse). Los estudios también incluyeron un pequeño número de participantes. Además, estos resultados solamente se aplican al dolor neuropático periférico en pacientes adultos mayores.
En general, no hay evidencia suficiente para apoyar ni refutar el uso de la acupuntura para tratar el dolor neuropático.
Conclusiones de los autores
Summary of findings
| Acupuncture versus sham acupuncture for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: sham acupuncture | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | Mean 6.2 | Mean 5.8 | The mean participant‐reported pain intensity in the intervention group was | 45 | ⊕⊝⊝⊝ | Acupuncture has no clinical significant beneficial effects on pain intensity compared to sham acupuncture. |
| Participant‐reported pain relief substantial (at least 50% pain relief over baseline) | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | Mean 27.7 | Mean 37.7 | The mean bodily pain component of quality of life in the intervention groups was 10 higher | 45 | ⊕⊝⊝⊝ | Acupuncture has no beneficial effects on bodily pain compared to sham acupuncture. |
| CI: confidence interval; MD: mean difference; SF‐36: Short Form (36) Health Survey (SF‐36); VAS: visual analogue scale | ||||||
| GRADE Working Group grades of evidence | ||||||
| aGarrow 2014 recruited 59 participants initially; there were 14 withdrawals and only the 45 participants that completed treatment were included in the study's final results. | ||||||
| Acupuncture versus treatment as usual for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: treatment as usual | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect (Not applicable) | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participant‐reported pain relief | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| GRADE Working Group grades of evidence | ||||||
| Acupuncture versus other active therapy for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: other active therapy | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect (Not applicable) | No of Participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participant‐reported pain relief | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| GRADE Working Group grades of evidence | ||||||
| Acupuncture combined with other active therapy versus other active therapy for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: other active therapy alone | ||||||
| Outcomes | Other active therapy | Acupuncture combined with other active therapy | Relative effect | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | Mean 4.25 | Mean 3.23 | The mean participant‐reported pain intensity in the intervention groups was | 104 | ⊕⊝⊝⊝ | Acupuncture combined other active therapy has no clinical significant beneficial effects on pain intensity compared to other active therapy alone. |
| Participant‐reported pain relief substantial (at least 50% pain relief over baseline) | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | Mean 35.17 | Mean 32.98 | The mean bodily pain component of quality of life in the intervention groups was 2.19lower | 104 | ⊕⊕⊝⊝ | Acupuncture combined other active therapy improved the quality of life compared to other active therapy alone. |
| CI: confidence interval; FACT/the GOG‐Ntx: Functional Assessment of Cancer Therapy/Gynaecologic Oncology Group/Neurotoxicity; MD: mean difference; VAS: Visual Analogue Scale | ||||||
| GRADE Working Group grades of evidence | ||||||
| aDowngraded twice for study limitations (risk of bias) due to high risk of performance and detection bias. | ||||||
Antecedentes
Los métodos de esta revisión se basaron en una plantilla utilizada para examinar los fármacos para aliviar el dolor neuropático. El objetivo es que todas las revisiones utilicen los mismos métodos, según los nuevos criterios de lo que constituye evidencia fiable en el dolor crónico (Moore 2010a; Apéndice 1).
Descripción de la afección
La definición de dolor neuropático de 2011 de la International Association of the Study of Pain es "dolor causado por una lesión o enfermedad del sistema somatosensorial" (Jensen 2011), según una definición consensuada anteriormente (Treede 2008). El dolor neuropático puede ser causado por daño nervioso y a menudo viene seguido de cambios en el sistema nervioso central (Moisset 2007). El dolor puede ser intenso y puede estar presente durante meses o años. El origen del dolor neuropático es complejo (Apkarian 2011; Tracey 2011), y ocurre en aproximadamente entre el 6,9% y el 10% de la población mundial (Van Hecke 2014). Muchos pacientes con afecciones de dolor neuropático presentan una discapacidad significativa, con dolor moderado o intenso por muchos años.
El dolor neuropático por lo general se clasifica según la causa de la lesión nerviosa. Las causas frecuentes de dolor neuropático incluyen neuropatía diabética dolorosa (NDD), neuralgia posherpética (NPH), amputación (dolor del muñón y del miembro fantasma), dolor neuropático después de una cirugía o traumatismo, neuralgia del trigémino, accidente cerebrovascular o lesión de la médula espinal e infección por el VIH. El dolor neuropático también se divide en dolor neuropático periférico, dolor neuropático central (cerebro y médula espinal) o dolor neuropático mixto (periférico y central). Debido a lo anterior, existe un debate continuo con respecto a la eficacia de diferentes fármacos para el dolor neuropático central versus periférico (Finnerup 2015).
Las revisiones sistemáticas han informado que la prevalencia general de dolor neuropático en la población general está entre el 7% y el 10% (Moore 2014b; Van Hecke 2014). En países concretos se han informado tasas de prevalencia del 3,3% en Austria (Gustorff 2008), del 6,9% en Francia (Bouhassira 2008) y hasta del 8% en el Reino Unido (Torrance 2006). Los informes con respecto a algunas formas de dolor neuropático, como la NDD y el dolor crónico posquirúrgico (que a menudo es de origen neuropático), han aumentado (Hall 2008).
El escaso número de casos de dolor neuropático ha dado lugar a una variación en las estimaciones de la incidencia entre los estudios individuales. Entre 2002 y 2005 en el Reino Unido (por 100 000 personas‐años de observación) hubo 28 casos de NPH registrados (intervalo de confianza [IC] del 95%: 27 a 30), 27 casos de neuralgia del trigémino (IC del 95%: 26 a 29), 0,8 de dolor del miembro fantasma (IC del 95%: 0,6 a 1,1) y 21 casos de NDD (IC del 95%: 20 a 22 ) (Hall 2008). Otros estudios calculan una incidencia de neuralgia del trigémino de cuatro por 100 000 (Katusic 1991; Rappaport 1994) y 12,6 por 100 000 (Koopman 2009), con estimaciones de 3,9 por 100 000 personas‐años para la NPH en los Países Bajos (Koopman 2009). Una revisión sistemática de dolor crónico demostró que algunas afecciones de dolor neuropático como la NDD pueden ser más frecuentes que otras, con tasas de prevalencia de hasta 400 por 100 000 (McQuay 2007).
El tratamiento efectivo del dolor neuropático es difícil, ya que sólo una minoría de los pacientes presenta un efecto beneficioso clínicamente relevante con cualquier intervención. En la actualidad se recomienda un enfoque multidisciplinario donde las intervenciones farmacológicas se combinan con intervenciones físicas o cognitivas, o ambas. No se considera que los analgésicos convencionales como el paracetamol y los fármacos antiinflamatorios no esteroideos sean efectivos, pero se utilizan con frecuencia (Di Franco 2010; Vo 2009). Algunos pacientes pueden obtener algún efecto beneficioso del parche tópico de lidocaína o de la capsaicina tópica en baja concentración, aunque la evidencia acerca de los efectos beneficiosos no se ha comprobado (Derry 2012; Derry 2014). La capsaicina tópica en concentración alta puede ser beneficiosa para algunos pacientes con NPH (Derry 2013) y se suele prescribir el tratamiento con los llamados "analgésicos no convencionales" como los antidepresivos (duloxetina y amitriptilina) (Lunn 2014; Moore 2012a; Sultan 2008), o los antiepilépticos (gabapentina o pregabalina) (Moore 2009; Moore 2011a; Wiffen 2013), .
Un resumen de guías de tratamiento señaló algunas semejanzas generales entre las recomendaciones, pero las guías generales todavía son inconsistentes (O'Connor 2009). La proporción de pacientes que logran un alivio del dolor importante (habitualmente una reducción en la intensidad del dolor de al menos el 50%; Moore 2013a) es pequeño y por lo general es solo del 10% al 25% más en comparación con placebo. Los números necesarios a tratar para un resultado beneficioso adicional habitualmente están entre 4 y 10 (Kalso 2013; Moore 2013b). Por lo tanto, el dolor neuropático no es particularmente diferente de otras afecciones de dolor crónico, ya que sólo una pequeña proporción de los participantes de los ensayos tienen una buena respuesta al tratamiento (Moore 2013b).
Las afecciones dolorosas crónicas incluían cinco de las 11 afecciones globales principales por años vividos con discapacidad en 2010 (Vos 2012), y son responsables de una reducción considerable en la calidad de vida, de la pérdida del empleo y del aumento de los costos de la asistencia sanitaria (Moore 2014b).
Descripción de la intervención
En muchas sociedades la acupuntura se solicita y se ofrece como tratamiento para el dolor (Macpherson 2004; Zhao 2011). La acupuntura se define como la inserción de agujas y la estimulación de los tejidos somáticos con fines terapéuticos. Los puntos de acupuntura (o acupuntos) se describen en regiones anatómicas, pero no tienen un sustrato anatómico ni fisiológico que los defina. La inserción de agujas en los puntos de acupuntura a menudo incluye la proyección a tejidos en ubicaciones anatómicas específicas. La especificidad de los puntos en la acupuntura todavía es polémica (Choi 2012). Varios estudios clínicos encontraron que la acupuntura en puntos de acupuntura específicos según la teoría tradicional de la acupuntura tiene efectos similares a los puntos de acupuntura simulados (que incluyen acupuntos no específicos o puntos que no son de acupuntura) (Enblom 2012; Li 2012). Por lo tanto, algunos investigadores señalaron que la ubicación de los puntos de acupuntura puede no ser tan importante como las técnicas de estimulación utilizadas como parte del tratamiento con acupuntura. Sin embargo, también ha habido alguna evidencia para validar la especificidad de los puntos de acupuntura (Wang 2015; Yang 2014). Wang y colegas demostraron que la efectividad de la acupuntura para aliviar la hipersensibilidad visceral fue diferente en puntos de acupuntura individuales; los efectos son más predominantes en los puntos de acupuntura en el meridiano del estómago (Wang 2015). Yang 2014 observó que el patrón de cambio cerebral del metabolismo de la glucosa en el punto de acupuntura fue relevante y dirigido, mientras que en el punto que no es de acupuntura fue descontrolado y aleatorio. Entretanto, algunos estudios han mostrado que puntos de acupuntura específicos son sensibles a un estado particular de la enfermedad, lo que puede reflejar la enfermedad y utilizarlos para tratarla mediante la estimulación con una aguja especializada (He 2017; Yan 2017). La causa principal de esta discusión es que la esencia de los meridianos y los puntos de acupuntura todavía no está clara, de manera que es difícil diseñar un método estándar como un control no activo. En la acupuntura simulada utilizada en estudios relevantes es difícil evitar todos los principios activos de los métodos de acupuntura. Por otro lado, el punto de acupuntura puede ser una estructura tridimensional que incluye componentes dérmicos, musculares y neurales, así como tejido conjuntivo y aspectos químicos, porque las señales de acupuntura inducidas al variar la estimulación según la profundidad de inserción de la aguja se pueden transmitir mediante vías neurales diferentes (Chen 2013; Wu 2015). Las ubicaciones clásicas de los puntos que se utilizan con frecuencia están guiadas por la teoría china del meridiano, que señala que existen 361 puntos de acupuntura situados en la superficie del cuerpo. Los puntos dolorosos a la palpación también son utilizados por los acupunturistas médicos.
Se han desarrollado algunas técnicas diferentes de acupuntura que incluyen la acupuntura manual (AM) tradicional, la electroacupuntura (EA), la inyección en puntos de acupuntura, la estimulación eléctrica transcutánea de puntos de acupuntura (EETPA) y la acupuntura láser (que incluye la irradiación con láser no térmico de baja intensidad para estimular puntos de acupuntura). En la práctica clínica, las técnicas de AM y EA se utilizan ampliamente. La AM incluye la inserción de agujas de acupuntura en la piel que luego se hacen girar con la mano hasta que ocurre la sensación de "deqi" (una sensación de dolor, pesadez, adormecimiento o distensión) en el área que rodea las agujas. La técnica de EA incluye la administración de una corriente estimulante a los puntos de acupuntura a través de un estimulador eléctrico. El tratamiento típico con acupuntura incluye que las agujas permanezcan implantadas hasta 30 minutos, con sesiones de tratamiento múltiple durante varias semanas.
Hay falta de consenso con respecto a los efectos beneficiosos de la AM y la EA; algunos estudios muestran que la EA tiene un efecto analgésico superior (Lang 2010; Schliessbach 2011; Zheng 2010), y otros estudios no muestran diferencias en la reducción del dolor con la AM y la EA (Ahn 2011; Plaster 2014). También existe desacuerdo con respecto a los efectos de la estimulación prolongada con acupuntura; hay estudios de investigación que indican que puede dar lugar a un efecto terapéutico beneficioso pero también puede dar lugar a habituación y tolerancia, lo que debilita los efectos beneficiosos de la acupuntura (Han 2011; Leung 2008; Li 2014). Un estudio demostró que el nivel medio de óxido nítrico sérico en los pacientes con migraña disminuyó el 31% después de cinco tratamientos con acupuntura (valor de p < 0,05) (Gündüztepe 2014). Otros estudios de investigación han indicado que la acupuntura es más efectiva cuando se combina con otro tratamiento, en lugar de como un tratamiento independiente (Lu 2011; Miao 2014).
De qué manera podría funcionar la intervención
Los datos abrumadores de las ciencias básicas apoyan la idea de que la acupuntura media los efectos clínicamente relevantes a través de los nervios, habitualmente, pero de forma no exclusiva, en el tejido somático profundo (Dhond 2008; Kim 2008; Zhang 2005). La EA estimula todos los tipos de fibra, ya que todos los impulsos nerviosos actúan mediante alteraciones en los potenciales de membrana mediados a través de los canales de entrada del voltaje. La AM media un estímulo mecánico y, por lo tanto, solo estimulará las terminaciones nerviosas sensibles de forma mecánica (Toda 2002; Zhao 2008). La liberación de adenosina mediante ambas técnicas puede mediar una inhibición local de las fibras nociceptivas (Goldman 2010). Alguna evidencia indica que en el sistema nervioso central la acupuntura puede producir un efecto analgésico mediante la desactivación de las áreas límbicas (Hui 2010; Shi 2015). De forma alternativa, la acupuntura también puede regular la modulación inhibitoria descendente para permitir la modulación del dolor (Takeshige 1992).
Por qué es importante realizar esta revisión
La acupuntura se utiliza cada vez más para tratar el dolor crónico (incluido el dolor neuropático) y se considera uno de los tipos más populares de medicina alternativa complementaria disponible en la asistencia sanitaria occidental (Barnes 2008); una encuesta muestra que el 13% de los adultos en Europa e Israel han utilizado la acupuntura para tratar el dolor crónico (Breivik 2006). Sin embargo, todavía existe incertidumbre con respecto a la efectividad y la seguridad de los tratamientos con acupuntura a pesar de la realización de varios ensayos clínicos.
Esta revisión utilizará las normas metodológicas esbozadas en la PaPaS Author and Referee Guidance for Pain Studies (PaPaS 2012), que incluyen una definición de una reducción en la intensidad del dolor del 50% o más para identificar mejorías en los síntomas coexistentes, la calidad de vida y la función. Este enfoque evaluará la mejor evidencia disponible para determinar si la acupuntura proporciona un tratamiento beneficioso para el dolor neuropático en los pacientes adultos.
Objetivos
Evaluar la eficacia analgésica y los eventos adversos de la acupuntura para el dolor neuropático crónico en pacientes adultos.
Métodos
Criterios de inclusión de estudios para esta revisión
Tipos de estudios
Se incluyeron ensayos controlados aleatorios (ECA) relevantes con una duración de tratamiento de ocho semanas o más. Solo se incluyeron los estudios publicados en una revista, con la excepción de los resúmenes en línea de ensayos clínicos por lo demás no publicados y los resúmenes con datos suficientes para el análisis. Se excluyeron los estudios que fueron no aleatorios o cuasialeatorios (p.ej. con asignación por fecha de nacimiento par o impar), los estudios de dolor experimental, los informes de casos y las observaciones clínicas.
Tipos de participantes
Pacientes adultos con 18 años de edad o en adelante con una o más afecciones crónicas de dolor neuropático que incluyeron (pero no se limitaron a):
-
neuropatía asociada con el cáncer;
-
dolor neuropático central;
-
síndrome de dolor regional complejo (SDRC) Tipo II;
-
neuropatía relacionada con el VIH;
-
neuropatía diabética dolorosa (NDD);
-
dolor del miembro fantasma;
-
neuralgia posherpética (NPH);
-
dolor neuropático posoperatorio o traumático;
-
lesión de la médula espinal;
-
neuralgia del trigémino.
De encontrarse estudios con participantes con más de un tipo de dolor neuropático, se planificó analizar los resultados según la afección primaria. Se excluyeron los estudios de migraña y cefalea ya que son el tema de otra revisión Cochrane (Chronicle 2004). Los estudios donde los pacientes tenían una mezcla de otros tipos de dolor y dolor neuropático se incluyeron solo si la mayoría de los participantes (más del 80%) presentaban dolor neuropático.
Tipos de intervenciones
Acupuntura administrada sola o en combinación con otros tratamientos, donde el tratamiento de acupuntura se definió como la inserción de agujas y la estimulación de los tejidos somáticos con fines terapéuticas. Cuando la acupuntura se administra en combinación con otros tratamientos, el tratamiento administrado al grupo de acupuntura también tiene que administrársele al grupo control. Se incluyó cualquier estimulación basada en la inserción de agujas, por ejemplo, la estimulación eléctrica (EA) y agujas calientes (que incluye quemar artemisa sobre una aguja de acupuntura insertada en la piel o los tejidos subyacentes hasta calentar la aguja). Se excluyeron otros métodos de estimulación de los puntos de acupuntura sin inserción de agujas (p.ej. moxibustión directa, moxibustión indirecta, moxibustión sensible al calor, moxibustión con quemador de moxa, moxibustión de fármaco crudo, o moxibustión natural). Por lo tanto, se incluyó la moxibustión con inserción de agujas pero se excluyó cualquier otro tipo de moxibustión sola.
Se comparó:
-
acupuntura versus acupuntura simulada;
-
acupuntura versus tratamiento habitual;
-
acupuntura versus otros tratamientos activos (cualquiera que fuera una comparación planificada, p.ej. ejercicio o farmacoterapia).
-
acupuntura combinada con otro tratamiento activo versus otro tratamiento activo
Se excluyeron los estudios que compararon diferentes formas de acupuntura. También se excluyeron los estudios con acupuntura asignada a cada grupo investigado (p.ej. acupuntura sola versus acupuntura más tratamiento coadyuvante).
Tipos de medida de resultado
Resultados primarios
-
Intensidad del dolor informada por el participante al final del tratamiento medida con una escala analógica visual (EAV) validada o una escala categórica de dolor. Hubo un interés particular en el número de pacientes que lograron "ningún dolor peor que dolor leve" (Moore 2013a). Se consideró 3 de 10 en una escala de calificación numérica, o 30/100 mm en una EAV, como "ningún dolor peor que dolor leve" (Wiffen 2013).
-
Alivio del dolor informado por el participante al final del tratamiento mediante una EAV validada o una escala categórica de dolor. La Iniciativa sobre los métodos, la medición y la evaluación del dolor en los ensayos clínicos (IMMPACT por sus siglas en inglés) define un alivio del dolor de al menos el 30% a partir del valor inicial como alivio del dolor moderado, y un alivio del dolor de al menos el 50% a partir del valor inicial como alivio del dolor significativo en el dolor crónico (Dworkin 2008).
Resultados secundarios
-
Cualquier resultado relacionado con el dolor que indica alguna mejoría
-
Retiros debidos a la falta de eficacia, eventos adversos, y por cualquier causa
-
Participantes que presentaron cualquier evento adverso
-
Participantes que presentaron cualquier evento adverso grave. Los eventos adversos graves habitualmente incluyen cualquier evento o efecto médico adverso que a cualquier dosis provoque muerte, sea potencialmente mortal, requiera hospitalización o prolongación de la hospitalización existente, dé lugar a discapacidad o incapacidad persistentes o significativas, sea una anomalía congénita o defecto congénito, sea un "evento médico importante" que pueda amenazar al paciente, o pueda requerir una intervención para prevenir una de las características o consecuencias anteriores.
-
Eventos adversos específicos, particularmente somnolencia y mareos
-
Calidad de vida
Tabla "Resumen de los hallazgos"
Se incluyeron las tablas "Resumen de los hallazgos" para presentar los resultados principales de todas las comparaciones en un formato tabular transparente y sencillo. En particular, se incluyó información clave con respecto a la calidad de la evidencia, la magnitud del efecto de las intervenciones examinadas y la suma de los datos disponibles sobre los resultados:
-
intensidad del dolor informada por el participante medida con una EAV (que incluye el número de participantes que lograron "ningún dolor peor que dolor leve");
-
alivio del dolor (que incluye el número de participantes que lograron un alivio del dolor de al menos el 50% a partir del valor inicial);
-
eventos adversos graves;
-
calidad de vida (informada en todas las escalas).
Se utilizó el enfoque GRADE para evaluar la calidad de la evidencia (Apéndice 2; Schünemann 2011a, Schünemann 2011b; GRADEpro GDT 2015).
Results
Description of studies
See Characteristics of included studies; Characteristics of excluded studies.
Results of the search
The initial search resulted in 5314 references in total, of which 4733 were identified from seven databases and 581 were identified through other sources. After checking for duplication, 3574 unique references remained. Upon inspection of the title and abstracts of these, we excluded a further 3521 references. We read the remaining 50 studies (with 53 references) in full, and we subsequently excluded 31 studies (with 34 references) with reasons (please refer to Figure 1 for further detail). Eight studies are awaiting assessment and five studies are ongoing. Eventually, we were able to include six studies in this review and five were included in the meta‐analysis.

Study flow diagram
Included studies
Six RCTs with 462 participants (442 completers) met the inclusion criteria for this review. The sample sizes ranged from 59 to 104 (see Characteristics of included studies).
Participants
Most of the participants (n = 403) were recruited from China (Han 2017; Han 2017a; Wang 2016; Zhang 2010; Zhao 2016). The remaining 59 participants in Garrow 2014 were recruited from the UK.
The average age of included participants ranged from 52 to 63 years of age, and included 251 men and 191 women. Two studies (Garrow 2014; Han 2017) did not report the age and gender of the dropouts (n = 20). The included participants were diagnosed with peripheral neuropathic pain. The 358 participants in five studies (Garrow 2014; Han 2017a; Wang 2016; Zhang 2010; Zhao 2016) were diagnosed with diabetic peripheral neuropathy. The remaining 104 participants in Han 2017 were diagnosed with chemotherapy‐induced peripheral neuropathy. Three studies (Garrow 2014; Han 2017; Han 2017a) did not report the length of illness of participants, while the remaining studies included participants with peripheral neuropathic pain for more than three months.
Interventions
One study (Wang 2016) had three treatment arms. We excluded one treatment arm in this study, as it did not meet our inclusion criteria. The remaining six studies had two treatment arms.
All six studies treated the intervention group with manual acupuncture (Garrow 2014; Han 2017; Han 2017a; Wang 2016; Zhang 2010; Zhao 2016). Manual acupuncture was used alone in four studies, compared with sham acupuncture (Garrow 2014) or Western medicine. Mecobalamin combined with nimodipine was used as a control in Han 2017a and Zhao 2016, and inositol was the control in Zhang 2010. Manual acupuncture combined with mecobalamin was administered in Han 2017, compared with mecobalamin used alone. Manual acupuncture combined with Xiaoke bitong capsule was administered in Wang 2016, compared with Xiaoke bitong capsule used alone.
The details for acupuncture points used in included studies are outlined in Table 1. The treatment duration of all included studies ranged from 8 to 12 weeks.
| Acupuncture points used | Study ID |
| Taixi (KI3); Hegu (LI4); Taichong (LR3); Sanyinjiao (SP6); Zusanli (ST36) | |
| Shenmai (B62); Zulinqi (GB41); Zhaohai (K6); Lieque (L7); Neiguan (P6); Houxi (SI3); Waiguan (SJ5); Gongsun (SP4) | |
| Feishu (BL13); Geshu (BL17); Feiyang (BL58); Zulinqi (GB41); Zhiyang (GV9); Shendao (GV11); Shenzhu (GV12); Dazhui (GV14); Taichong (LR3); Sanyinjiao (SP6); Xuehai (SP10); Tianshu (ST25); Zusanli (ST36); Xiangu (ST43) | |
| The main points: Huantiao (GB30); Yanglingquan (GB34); Sanyinjiao (SP6); Zusanli (ST36); The auxiliary points (selected 2‐3from following): Shenshu (BL23); Kunlun (BL60); Guanyuan (CV4); Qihai (CV6); Huantiao (GB30); Taixi (K3); Taichong (LIV3); Pishu (PL20) | |
| The main points: Ganshu (BL18); Pishu (BL20); Shenshu (BL23); Yishu; Feishu (BL58); Zusanli (ST36); Sanyinjiao (SP6), Taibai (SP3); Zutonggu; Qihai (CV6); Guanyuan (CV4); Fenglong(ST40) and Yanglingquan (GB34); The auxiliary points: Jianyu (LI15); Quchi (LI11); Shousanli (LI10); Hegu (LI4); Biguan (ST31); Futu (ST32); Liangqiu (ST34); Xiangu (ST43) and Neiting (ST 44); Added for blood stasis points: Geshu (BL17) and Xuehai (SP10); Added for severe numbness of the hands and feet points: Bafeng(EX‐LE10) and Baxie (EX‐UE9). |
Outcomes
Participant‐reported pain intensity at the end of treatment
Two studies measured participant‐reported pain intensity (Garrow 2014; Han 2017). Garrow 2014 measured pain intensity with a VAS from 0 to 100, so we transferred those data to 0 to 10 scale measurements. (See Table 2 for details of the scales used.)
| Outcomes | Scales | Description of scales | Relevant Studies |
| Participant‐reported pain intensity | Visual Analogue Scale (VAS) | The VAS is a visual analogue scale for pain intensity, in which 0 means no pain and 10 (or 100) means the worst pain ever experienced. | |
| Quality of life | Short Form (36) Health Survey (SF‐36) | The SF‐36 is a 36‐item, patient‐reported survey of patient health and consists of 8 scaled scores, which are the weighted sums of the questions in their section. Each scale is directly transformed into a 0‐100 scale on the assumption that each question carries equal weight. The lower the score, the more disability. The 8 sections are: vitality, physical functioning, bodily pain, general health perceptions, physical role functioning, emotional role functioning, social role functioning and mental health. Summary scores for the SF‐12, version 2 (SF‐12v2) health status measure are based on scoring coefficients derived for version 1 of the SF‐36. The higher score is better. | |
| Functional Assessment | The FACT/GOG‐Ntx questionnaire is used to investigate patients' daily activities and evaluate the degree of neuropathy. The questionnaire includes 7 questions about physical well‐being, 7 questions about social/family well‐being, 6 questions about emotional well‐being, 7 questions about functional well‐being and 9 questions about additional concerns. Where in each question, 0 = not at all and 4 = very much, lower is better. |
Participant‐reported pain relief at the end of treatment
No study reported this outcome.
Any pain‐related outcome indicating some improvement
Three studies (Han 2017a; Wang 2016; Zhao 2016) reported any pain‐related outcome, that was the number of participants who were judged to have 'no clinical response'. (See Characteristics of included studies for definition details.)
Withdrawal due to lack of efficacy, adverse effects or for any cause
Two studies reported withdrawals from the study (Garrow 2014; Han 2017) due to any cause.
Participants experiencing any adverse event
Only one study (Garrow 2014) reported participants experiencing any adverse event.
Participants experiencing any serious adverse event
No study reported this outcome.
Specific adverse events, particularly somnolence and dizziness
No study reported this outcome.
Quality of life
Two studies reported quality of life using different scales (Garrow 2014; Han 2017). (See Table 2 for details of scales used.)
Excluded studies
We excluded 31 studies (34 references) from this review for the following reasons (see Characteristics of excluded studies).
-
Issues relating to study design: we excluded six studies as they were not randomised controlled trials (Hu 2015; Schroeder 2012; Shen 2009; Tan 2004; Zhao 2009; Zheng 2014).
-
Issues relating to participants: we excluded five studies as the included participants were not adult patients with neuropathic pain (Chung 2016; Franca 2008; Koh 2013; MacPherson 2015; Tam 2007).
-
Issues relating to the intervention: two studies employed therapeutic methods that did not meet our criteria, like moxibustion or trigger‐point injection (Ay 2010; Lin 2004). We also excluded 12 studies (15 references) because the treatment duration was less than eight weeks (Chen 2007; Dyson‐Hudson 2007; Gao 2012; Itoh 2009; Itoh 2012; Liu 2013; Penza 2011; Sun 2014; Wang 2013; Zhang 2015; Zheng 2013; Zhu 2011).
-
Issues relating to comparison: we excluded five studies for this reason. Four studies reported acupuncture being given in combination with other therapies, but the same therapy was not given to the control group (Li 2010; Lin 2006; Zhang 2013; Zhou 2011). The fifth study was excluded as they compared different forms of acupuncture (Wang 2007).
-
In addition, we excluded one clinical trial (NCT01881932) as it was terminated with no published results.
Studies awaiting classification
See Characteristics of studies awaiting classification.
There were seven studies awaiting classification due to unclear treatment duration. The location of these studies were the USA (Maeda 2013), Germany (DRKS00010625) and China (chiCTR‐INR‐16009079; NCT02770963; NCT03048591; Shen 2016; Yue 2016). One study (Rivera 2010) based in Spain was not printed in English or Chinese and is awaiting translation.
Ongoing studies
See Characteristics of ongoing studies.
We identified five ongoing studies that started between 2007 and 2017 but had not been published. The location of these studies were the USA (NCT01163682; NCT02104466; NCT02831114), Korea (Shin 2011), and China (NCT02553863). Three studies (Shin 2011; NCT02104466; NCT02831114) were in the recruiting phase and the other two studies (NCT01163682; NCT02553863) had not yet started recruiting at the time of writing this review.
Risk of bias in included studies
Details of these assessments are available in the 'Risk of bias' table corresponding to each study in the Characteristics of included studies tables, and are also presented in the 'Risk of bias' graph (Figure 2) and summary (Figure 3).
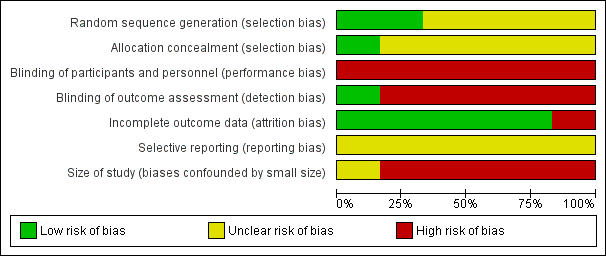
'Risk of bias' graph: review authors' judgements about each risk of bias item presented as percentages across all included studies

'Risk of bias' summary: review authors' judgements about each risk of bias item for each included study
Allocation
Random sequence generation
All six included studies reported some form of randomisation. Two studies reported adequate sequence generation and we rated them as low risk. The methods used to generate the allocation sequence included random number tables (Han 2017a), or computerised randomisation programs (Garrow 2014). The remaining four studies provided insufficient information to assess bias on this domain and we classified them as unclear risk of bias.
Allocation concealment
Only Garrow 2014 reported adequate allocation concealment. This study used sealed, opaque envelopes, managed by a person who was not involved with the study, to maintain allocation concealment. The remaining five studies did not provide enough information to rate this bias and so we classified them as unclear.
Blinding
We found all included studies had high risk of performance bias. For five studies (Han 2017; Han 2017a; Wang 2016; Zhang 2010; Zhao 2016), participants in one group received acupuncture and the other group did not. It would not have been possible to blind participants and healthcare professionals giving the treatment. In the study Garrow 2014 (acupuncture versus sham acupuncture), the treatment allocation was revealed to the acupuncturists but out of sight of the participants.
We also rated all included studies, except for one (Garrow 2014, low risk), as high risk of detection bias in that the primary outcomes (e.g. pain intensity) were subjective measures and were reported by the participants themselves. The unblinding of the participants is likely to influence the detection of true effect. However, in the study Garrow 2014, it is possible that the participants had been blinded.
Incomplete outcome data
We rated five studies as low risk of bias in this domain: four studies did not have missing outcome data (Han 2017a; Wang 2016; Zhang 2010; Zhao 2016); and we rated the other one study as low risk (Han 2017) due to the fact that the proportion of dropout was less than 10% and reasons for dropout were not relevant to the effect of intervention. The dropout rate was higher than 10% in the study Garrow 2014 (14/59, 23.7%) and the study author only analyzed data from completers, and so we rated this study as high risk of attrition bias.
Selective reporting
The study protocols were not available and we rated all studies to be at unclear risk of reporting bias.
Size of study (biases confounded by small size)
We judged five studies to be at a high‐risk of bias due to small sample size (fewer than 50 participants per treatment arm: Garrow 2014; Han 2017a; Wang 2016; Zhang 2010; Zhao 2016). We found the remaining study (Han 2017) to have an unclear risk of bias (52 participants per treatment arm).
Effects of interventions
See: Summary of findings for the main comparison Acupuncture versus sham acupuncture for neuropathic pain in adults; Summary of findings 2 Acupuncture versus treatment as usual for neuropathic pain in adults; Summary of findings 3 Acupuncture versus other active therapy for neuropathic pain in adults; Summary of findings 4 Acupuncture combined with other active therapy versus other active therapy for neuropathic pain in adults
Comparison 1: acupuncture versus sham acupuncture
For this comparison, we found only one relevant study (Garrow 2014) involving 59 participants receiving either manual acupuncture or sham acupuncture. However, only 45 participants completed the assessment and were included in the analysis for pain intensity and quality of life.
See summary of findings Table for the main comparison.
Primary outcomes
Participant‐reported pain intensity
Garrow 2014 found no clear difference on VAS score of pain intensity between the manual acupuncture and the sham acupuncture groups (n = 45; MD ‐0.40, 95% CI ‐1.83 to 1.03; Table 3). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and attrition bias (high withdraw rates, and unbalanced as well), and high risk of bias confounded by small study size; and once for imprecision due to wide 95% CIs.
| Acupuncture versus sham acupuncture | ||||||||||
| Outcome | Specific measurement | Study | Manual acupuncture group | Sham acupuncture group | Effect measure | Statistical test | ||||
| Mean | SD | Total | Mean | SD | Total | MD (95%CI) | P value | |||
| Pain intensity | VASa | 5.8 | 2.6 | 24 | 6.2 | 2.3 | 21 | ‐0.40 (‐1.83 to 1.03) | 0.58 | |
| Quality of life | SF‐36b: physical health score | 31.9 | 9.2 | 24 | 32.1 | 9.8 | 21 | ‐0.20 (‐5.78 to 5.38) | 0.94 | |
| SF‐36: mental health score | 39.2 | 14 | 24 | 35.7 | 12.6 | 21 | 3.50 (‐4.17 to 11.27) | 0.38 | ||
| SF‐36: bodily pain score | 37.7 | 27.4 | 24 | 27.7 | 16.9 | 21 | 10.00 (‐3.13 to 23.13) | 0.14 | ||
| Acupuncture + other active therapies versus other active therapies | ||||||||||
| Outcome | Specific measurement | Study | Acupuncture + other active therapies group | Other active therapies group | Effect measure | Statistical test | ||||
| Mean | SD | Total | Mean | SD | Total | MD (95%CI) | P value | |||
| Pain intensity | VAS | 3.23 | 0.17 | 52 | 4.25 | 0.197 | 52 | ‐1.02 (‐1.09 to ‐0.95) | < 0.00001 | |
| Quality of life | FACT/the GOG‐Ntxc | 32.98 | 0.542 | 52 | 35.17 | 0.518 | 52 | ‐2.19 (‐2.39 to ‐1.99) | < 0.00001 | |
MD: mean difference; SD: standard deviation
aVAS: Visual Analogue Scale (0‐10, lower is better)
bSF‐36: Short Form (36) Health Survey (0‐100, higher is better)
cFACT/the GOG‐Ntx: Functional Assessment of Cancer Therapy/Gynaecologic Oncology Group/ Neurotoxicity questionnaire (lower is better)
Participant‐reported pain relief
The study did not explicitly report this outcome, but the average VAS score of the manual acupuncture and sham acupuncture groups was 5.8 and 6.2 respectively, indicating that neither group achieved 'no worse than mild pain'.
Secondary outcomes
Any pain‐related outcome
The study did not report this outcome.
Withdrawals due to lack of efficacy, adverse events, and for any cause
The study reported that 14 participants withdrew from the study and were lost to follow‐up. Three of these withdrew due to adverse events. Fewer dropouts (n = 4) were reported in the manual acupuncture group than the sham acupuncture group (n = 10), but no clear differences were observed (n = 59; RR 0.44, 95% CI 0.16 to 1.25; NNTB = 6; Table 4). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and attrition bias, and high risk of bias confounded by small study size; and once for imprecision due to wide 95% CI.
| Acupuncture versus sham acupuncture | ||||||||
| Outcome | Study | Manual acupuncture group | Sham acupuncture group | Effect measure | Statistical test | |||
| Events | Total | Events | Total | RR (95%CI) | NNTB | P value | ||
| Withdraw from trial due to any cause | 4 | 28 | 10 | 31 | 0.44 (0.16 to 1.25) | NNTB = 6 | 0.53 | |
| Adverse events: any cases | 1 | 28 | 2 | 31 | 0.55 (0.05 to 5.78) | NNTB = 34 | 0.62 | |
| Acupuncture + other active therapies versus other active therapies | ||||||||
| Outcome | Study | Acupuncture + other active therapies group | Other active therapies group | Effect measure | Statistical test | |||
| Events | Total | Events | Total | RR (95%CI) | NNT | P value | ||
| Any pain‐related outcomes: no clinical response | 4 | 30 | 10 | 30 | 0.40 (0.14 to 1.14) | NNTB = 5 | 0.09 | |
| Withdraw from trial due to any cause | 3 | 52 | 3 | 52 | 1.00 (0.21 to 4.73) | NA | 1.00 | |
NA: not applicable; NNTB: number needed to treat for an additional beneficial outcome; RR: risk ratio
Participants experiencing any adverse event
The study did not find any notable differences between the manual acupuncture and sham acupuncture groups (n = 59; RR 0.55, 95% CI 0.05 to 5.78; NNTB = 34; Table 4). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and attrition bias, and high risk of bias confounded by small study size; and once for imprecision due to wide 95% CI.
Participants experiencing any serious adverse event
The study did not report this outcome.
Specific adverse events, particularly somnolence and dizziness
The study did not report this outcome.
Quality of life
The study found no clear differences on physical health score (n = 45; MD ‐0.20 95% CI ‐5.78 to 5.38), mental health score (n = 45; MD 3.50 95% CI ‐4.17 to 11.27) and bodily pain score (n = 45; MD 10.00 95% CI ‐3.13 to 23.13) (Table 3). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high‐risk of performance and attrition bias, and high risk of bias confounded by small study size; and once for imprecision due to wide 95% CI.
We did not perform subgroup analysis or sensitivity analysis in this comparison due to insufficient data.
Comparison 2: acupuncture versus treatment as usual
We found no studies reporting data for this comparison.
Comparison 3: acupuncture versus other active therapy
For this comparison, we found three relevant studies (Han 2017a; Zhang 2010; Zhao 2016; n = 209) that compared manual acupuncture with other active therapy. The other active therapies were mecobalamin combined with nimodipine, and inositol.
Primary outcomes
Participant‐reported pain intensity
No study reported this outcome.
Participant‐reported pain relief
No study reported this outcome.
Secondary outcomes
Any pain‐related outcome
The three relevant studies (Han 2017a; Zhang 2010; Zhao 2016) reported data for the number of participants with 'no clinical response'. There were fewer participants with no clinical response in the manual acupuncture group than in the 'Western medicine' group (n = 209; RR 0.25, 95% CI 0.12 to 0.51; NNTB = 4; Analysis 1.1). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and attrition bias, and high risk of bias confounded by small study size; and once for imprecision due to wide 95% CI.
Withdrawals due to lack of efficacy, adverse events, and for any cause
No study reported this outcome.
Participants experiencing any adverse event
No study reported this outcome.
Participants experiencing any serious adverse event
No study reported this outcome.
Specific adverse events, particularly somnolence and dizziness
No study reported this outcome.
Quality of life
No study reported this outcome.
We did not perform subgroup analysis or sensitivity analysis in this comparison due to insufficient data.
Comparison 4: acupuncture combined with other active therapy versus other active therapy
For this comparison, we found two relevant studies (Han 2017; Wang 2016; n = 164). The acupuncture technique that the studies employed was manual acupuncture. The other active therapies were mecobalamin, and Xiaoke bitong capsule.
See summary of findings Table 4.
Primary outcomes
Participant‐reported pain intensity
For this outcome, we found only one relevant study where pain was measured using VAS. Han 2017 reported that participants receiving manual acupuncture combined with mecobalamin had a lower VAS score of pain intensity than those receiving mecobalamin used alone (n = 104; MD ‐1.02, 95% CI ‐1.09 to ‐0.95; Table 3), but the average VAS score of the acupuncture and control groups were 3.23 and 4.25 respectively, indicating that neither group achieved 'no worse than mild pain'. We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and detection bias, and once for imprecision due to wide 95% CI.
Participant‐reported pain relief
No study reported this outcome.
Secondary outcomes
Any pain‐related outcome
For this outcome, we found only one relevant study (Wang 2016) that reported data for number of participants showing 'no clinical response'. We did not observe clear differences between the compared groups (n = 60; RR 0.40, 95% CI 0.14 to 1.14; NNTB = 5; Table 4). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and detection bias, and once for imprecision due to wide 95% CI.
Withdrawals due to lack of efficacy, adverse events, and for any cause
For this outcome, we found only one relevant study (Han 2017). There was no clear differences on withdrawals due to any cause when comparing acupuncture combined with other active therapy versus other active therapy used alone (n = 104; RR 1.00, 95% CI 0.21 to 4.73; Table 4). We judged the quality of evidence for this outcome to be very low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and detection bias, and once for imprecision due to wide 95% CI.
Participants experiencing any adverse event
No study reported this outcome.
Participants experiencing any serious adverse event
No study reported this outcome.
Specific adverse events, particularly somnolence and dizziness
No study reported this outcome.
Quality of life
One study (Han 2017) reported quality of life (the nervous system symptoms) assessed by Functional Assessment of Cancer Therapy/Gynaecologic Oncology Group/ Neurotoxicity (FACT/the GOG‐Ntx) questionnaire scores. Results showed that quality of life improved in the manual‐acupuncture combined with mecobalamin group compared with the mecobalamin‐alone group (n = 104; MD ‐2.19, 95% CI ‐2.39 to ‐1.99; Table 3). We judged the quality of evidence for this outcome to be low. We downgraded the quality of evidence twice for very serious limitations to study quality due to high risk of performance and detection bias.
We did not perform subgroup analysis or sensitivity analysis in this comparison due to insufficient data.
Assessment of reporting biases
None of the comparisons included 10 studies reporting the same outcome, so we did not produce a funnel plot to assess the reporting biases.
Discusión
Resumen de los resultados principales
Cuando la acupuntura se comparó con la acupuntura simulada para el dolor neuropático en pacientes adultos, esta revisión identificó datos limitados con evidencia de muy baja calidad sobre la intensidad del dolor y la calidad de vida, que no mostraron diferencias claras entre los grupos (un estudio; Resumen de los hallazgos para la comparación principal). La puntuación promedio en la EAV de los grupos de acupuntura manual y de acupuntura simulada fue 5,8 y 6,2 respectivamente, lo que indica que ningún grupo logró "ningún dolor peor que dolor leve". No hubo evidencia disponible sobre el alivio del dolor, los eventos adversos graves u otros resultados secundarios predeterminados.
No se encontraron estudios que compararan acupuntura con tratamiento habitual.
Cuando la acupuntura sola se comparó con otro tratamiento activo (mecobalamina combinada con nimodipino, inositol), el grupo de acupuntura manual tuvo menos participantes con "ninguna respuesta clínica" que el grupo que utilizó mecobalamina combinada con nimodipino, o inositol. No hubo evidencia disponible de los resultados primarios ni los resultados secundarios restantes.
Cuando se investigó la acupuntura combinada con otro tratamiento activo versus otro tratamiento activo utilizado solo (mecobalamina y cápsula Xiaoke bitong), se encontró que los participantes que recibieron el tratamiento de combinación tuvieron una puntuación menor en la EAV en la intensidad del dolor y mejor calidad de vida que los que recibieron otro tratamiento activo solo. Sin embargo, la puntuación promedio en la EAV de los grupos de acupuntura y control fue 3,23 y 4,25 respectivamente, lo que indica que ningún grupo logró "ningún dolor peor que dolor leve". Además, la evidencia se obtuvo a partir de un estudio con alto riesgo de sesgo y un tamaño de la muestra muy pequeño (n = 104). No hubo evidencia acerca del alivio del dolor. No se encontraron diferencias claras entre los grupos en los parámetros restantes, que incluyeron los retiros por "ninguna respuesta clínica". Sin embargo, no se encontró evidencia acerca de los eventos adversos.
En general, debido a la falta de evidencia consistente no fue posible determinar efectos beneficiosos ni perjudiciales claros de la acupuntura para el dolor neuropático en pacientes adultos. Cinco estudios todavía están en curso y siete estudios aguardan a ser clasificados debido a la duración poco clara del tratamiento, y los resultados de estos estudios pueden influir en los resultados actuales.
Compleción y aplicabilidad general de las pruebas
En general, la evidencia está incompleta desde varios puntos de vista, incluidos los participantes, las intervenciones y los resultados. Todos los participantes incluidos tenían edades entre 52 y 63 (como promedio) y un diagnóstico de dolor neuropático periférico; el 77% de los participantes se diagnosticó con neuropatía diabética periférica, lo que limita la aplicabilidad de los resultados. En cuanto a las intervenciones, todos los estudios incluidos utilizaron la acupuntura manual. Además, no se identificaron otras técnicas de acupuntura (como EA, agujas calientes, agujas encendidas). También falta evidencia con respecto a la acupuntura en comparación con el tratamiento habitual.
En su mayoría los estudios incluidos no informaron los dos resultados primarios de esta revisión: ningún dolor peor que dolor leve y alivio del dolor informado por el participante.
Cinco de los seis estudios se realizaron en China, donde la acupuntura se practica con mayor frecuencia y es más reconocida culturalmente que en otros países, lo que puede limitar aún más la aplicabilidad de los resultados.
Calidad de la evidencia
En general, la calidad de la evidencia es muy baja y se disminuyó por las limitaciones de los estudios (alto riesgo de sesgo de realización, detección y desgaste y alto riesgo de sesgo por el tamaño pequeño de los estudios como factor de confusión) o la imprecisión. Todos los estudios incluidos, excepto Garrow 2014, tuvieron alto riesgo de sesgo de realización debido al cegamiento insuficiente de los participantes y el personal; como la mayoría de los resultados fueron autoinformados (evaluados por los participantes), el sesgo de detección también es alto. El único estudio considerado con bajo riesgo de sesgo de detección señaló que los participantes se cegaron (Garrow 2014). Cinco estudios incluidos tuvieron tamaños pequeños de la muestra (menos de 50 participantes por brazo de tratamiento), y un estudio tuvo alto riesgo de sesgo de desgaste. La mayoría de los estudios no describieron claramente el método de generación aleatoria de la secuencia ni de ocultación de la asignación. Se identificó un posible sesgo de informe ya que no fue posible obtener los protocolos de muchos de los estudios incluidos. La calidad de la evidencia para la mayoría de los resultados estuvo comprometida por el tamaño pequeño de la muestra y la imprecisión de los efectos resumen. Por lo tanto, hubo muy poca confianza en la estimación del efecto, y es probable que el efecto verdadero sea significativamente diferente del efecto determinado.
Sesgos potenciales en el proceso de revisión
Se desarrollaron estrategias de búsqueda exhaustivas utilizando bases de datos chinas e inglesas. Sin embargo, solo se incluyeron datos publicados, por lo que es posible que exista sesgo de publicación. Dos autores de la revisión revisaron los estudios y extrajeron los datos de forma independiente, y es menos probable que este proceso haya introducido sesgo.
Acuerdos y desacuerdos con otros estudios o revisiones
Una revisión sistemática anterior evaluó la efectividad de las terapias complementarias para el dolor neuropático y neurálgico (Pittler 2008) y encontró que la evidencia no fue suficiente para determinar si la acupuntura puede aliviar el dolor neuropático o neurálgico. Dos revisiones sistemáticas adicionales exploraron la acupuntura para la neuralgia del trigémino (NT) (Liu 2010) y el dolor del hombro posterior a un accidente cerebrovascular (Lee 2016), respectivamente. Ambas revisiones encontraron que la acupuntura tuvo algún efecto en el dolor; sin embargo, la duración de los estudios no se limitó en estas revisiones y la duración de los estudios incluidos en Lee 2016 fue menor de ocho semanas. Los autores encontraron que todos los estudios elegibles eran de baja calidad y los resultados no fueron concluyentes. La presente revisión incluye muy poca evidencia con respecto a la acupuntura en el dolor neuropático, y estableció una conclusión similar a la de estas revisiones anteriores.

Study flow diagram
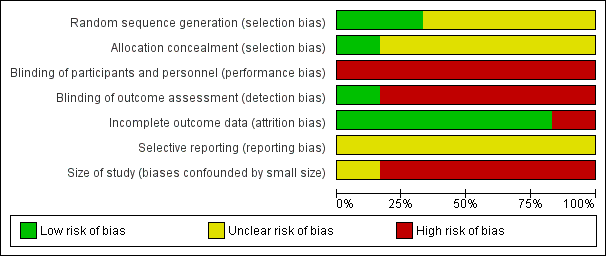
'Risk of bias' graph: review authors' judgements about each risk of bias item presented as percentages across all included studies

'Risk of bias' summary: review authors' judgements about each risk of bias item for each included study

Comparison 1 Acupuncture alone versus other active therapy, Outcome 1 Any pain‐related outcomes: no clinical response ‐ defined by original study.
| Acupuncture versus sham acupuncture for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: sham acupuncture | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | Mean 6.2 | Mean 5.8 | The mean participant‐reported pain intensity in the intervention group was | 45 | ⊕⊝⊝⊝ | Acupuncture has no clinical significant beneficial effects on pain intensity compared to sham acupuncture. |
| Participant‐reported pain relief substantial (at least 50% pain relief over baseline) | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | Mean 27.7 | Mean 37.7 | The mean bodily pain component of quality of life in the intervention groups was 10 higher | 45 | ⊕⊝⊝⊝ | Acupuncture has no beneficial effects on bodily pain compared to sham acupuncture. |
| CI: confidence interval; MD: mean difference; SF‐36: Short Form (36) Health Survey (SF‐36); VAS: visual analogue scale | ||||||
| GRADE Working Group grades of evidence | ||||||
| aGarrow 2014 recruited 59 participants initially; there were 14 withdrawals and only the 45 participants that completed treatment were included in the study's final results. | ||||||
| Acupuncture versus treatment as usual for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: treatment as usual | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect (Not applicable) | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participant‐reported pain relief | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| GRADE Working Group grades of evidence | ||||||
| Acupuncture versus other active therapy for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: other active therapy | ||||||
| Outcomes | Sham acupuncture | Acupuncture | Relative effect (Not applicable) | No of Participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participant‐reported pain relief | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| GRADE Working Group grades of evidence | ||||||
| Acupuncture combined with other active therapy versus other active therapy for neuropathic pain in adults | ||||||
| Patient or population: adults with neuropathic pain Comparison: other active therapy alone | ||||||
| Outcomes | Other active therapy | Acupuncture combined with other active therapy | Relative effect | No of participants | Quality of the evidence | Comments |
| Participant‐reported pain intensity | Mean 4.25 | Mean 3.23 | The mean participant‐reported pain intensity in the intervention groups was | 104 | ⊕⊝⊝⊝ | Acupuncture combined other active therapy has no clinical significant beneficial effects on pain intensity compared to other active therapy alone. |
| Participant‐reported pain relief substantial (at least 50% pain relief over baseline) | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Participants experiencing any serious adverse event | ‐ | ‐ | ‐ | ‐ | ‐ | No studies reported this outcome so no evidence to support or refute benefits of intervention. |
| Quality of life | Mean 35.17 | Mean 32.98 | The mean bodily pain component of quality of life in the intervention groups was 2.19lower | 104 | ⊕⊕⊝⊝ | Acupuncture combined other active therapy improved the quality of life compared to other active therapy alone. |
| CI: confidence interval; FACT/the GOG‐Ntx: Functional Assessment of Cancer Therapy/Gynaecologic Oncology Group/Neurotoxicity; MD: mean difference; VAS: Visual Analogue Scale | ||||||
| GRADE Working Group grades of evidence | ||||||
| aDowngraded twice for study limitations (risk of bias) due to high risk of performance and detection bias. | ||||||
| Acupuncture points used | Study ID |
| Taixi (KI3); Hegu (LI4); Taichong (LR3); Sanyinjiao (SP6); Zusanli (ST36) | |
| Shenmai (B62); Zulinqi (GB41); Zhaohai (K6); Lieque (L7); Neiguan (P6); Houxi (SI3); Waiguan (SJ5); Gongsun (SP4) | |
| Feishu (BL13); Geshu (BL17); Feiyang (BL58); Zulinqi (GB41); Zhiyang (GV9); Shendao (GV11); Shenzhu (GV12); Dazhui (GV14); Taichong (LR3); Sanyinjiao (SP6); Xuehai (SP10); Tianshu (ST25); Zusanli (ST36); Xiangu (ST43) | |
| The main points: Huantiao (GB30); Yanglingquan (GB34); Sanyinjiao (SP6); Zusanli (ST36); The auxiliary points (selected 2‐3from following): Shenshu (BL23); Kunlun (BL60); Guanyuan (CV4); Qihai (CV6); Huantiao (GB30); Taixi (K3); Taichong (LIV3); Pishu (PL20) | |
| The main points: Ganshu (BL18); Pishu (BL20); Shenshu (BL23); Yishu; Feishu (BL58); Zusanli (ST36); Sanyinjiao (SP6), Taibai (SP3); Zutonggu; Qihai (CV6); Guanyuan (CV4); Fenglong(ST40) and Yanglingquan (GB34); The auxiliary points: Jianyu (LI15); Quchi (LI11); Shousanli (LI10); Hegu (LI4); Biguan (ST31); Futu (ST32); Liangqiu (ST34); Xiangu (ST43) and Neiting (ST 44); Added for blood stasis points: Geshu (BL17) and Xuehai (SP10); Added for severe numbness of the hands and feet points: Bafeng(EX‐LE10) and Baxie (EX‐UE9). |
| Outcomes | Scales | Description of scales | Relevant Studies |
| Participant‐reported pain intensity | Visual Analogue Scale (VAS) | The VAS is a visual analogue scale for pain intensity, in which 0 means no pain and 10 (or 100) means the worst pain ever experienced. | |
| Quality of life | Short Form (36) Health Survey (SF‐36) | The SF‐36 is a 36‐item, patient‐reported survey of patient health and consists of 8 scaled scores, which are the weighted sums of the questions in their section. Each scale is directly transformed into a 0‐100 scale on the assumption that each question carries equal weight. The lower the score, the more disability. The 8 sections are: vitality, physical functioning, bodily pain, general health perceptions, physical role functioning, emotional role functioning, social role functioning and mental health. Summary scores for the SF‐12, version 2 (SF‐12v2) health status measure are based on scoring coefficients derived for version 1 of the SF‐36. The higher score is better. | |
| Functional Assessment | The FACT/GOG‐Ntx questionnaire is used to investigate patients' daily activities and evaluate the degree of neuropathy. The questionnaire includes 7 questions about physical well‐being, 7 questions about social/family well‐being, 6 questions about emotional well‐being, 7 questions about functional well‐being and 9 questions about additional concerns. Where in each question, 0 = not at all and 4 = very much, lower is better. |
| Acupuncture versus sham acupuncture | ||||||||||
| Outcome | Specific measurement | Study | Manual acupuncture group | Sham acupuncture group | Effect measure | Statistical test | ||||
| Mean | SD | Total | Mean | SD | Total | MD (95%CI) | P value | |||
| Pain intensity | VASa | 5.8 | 2.6 | 24 | 6.2 | 2.3 | 21 | ‐0.40 (‐1.83 to 1.03) | 0.58 | |
| Quality of life | SF‐36b: physical health score | 31.9 | 9.2 | 24 | 32.1 | 9.8 | 21 | ‐0.20 (‐5.78 to 5.38) | 0.94 | |
| SF‐36: mental health score | 39.2 | 14 | 24 | 35.7 | 12.6 | 21 | 3.50 (‐4.17 to 11.27) | 0.38 | ||
| SF‐36: bodily pain score | 37.7 | 27.4 | 24 | 27.7 | 16.9 | 21 | 10.00 (‐3.13 to 23.13) | 0.14 | ||
| Acupuncture + other active therapies versus other active therapies | ||||||||||
| Outcome | Specific measurement | Study | Acupuncture + other active therapies group | Other active therapies group | Effect measure | Statistical test | ||||
| Mean | SD | Total | Mean | SD | Total | MD (95%CI) | P value | |||
| Pain intensity | VAS | 3.23 | 0.17 | 52 | 4.25 | 0.197 | 52 | ‐1.02 (‐1.09 to ‐0.95) | < 0.00001 | |
| Quality of life | FACT/the GOG‐Ntxc | 32.98 | 0.542 | 52 | 35.17 | 0.518 | 52 | ‐2.19 (‐2.39 to ‐1.99) | < 0.00001 | |
| MD: mean difference; SD: standard deviation | ||||||||||
| Acupuncture versus sham acupuncture | ||||||||
| Outcome | Study | Manual acupuncture group | Sham acupuncture group | Effect measure | Statistical test | |||
| Events | Total | Events | Total | RR (95%CI) | NNTB | P value | ||
| Withdraw from trial due to any cause | 4 | 28 | 10 | 31 | 0.44 (0.16 to 1.25) | NNTB = 6 | 0.53 | |
| Adverse events: any cases | 1 | 28 | 2 | 31 | 0.55 (0.05 to 5.78) | NNTB = 34 | 0.62 | |
| Acupuncture + other active therapies versus other active therapies | ||||||||
| Outcome | Study | Acupuncture + other active therapies group | Other active therapies group | Effect measure | Statistical test | |||
| Events | Total | Events | Total | RR (95%CI) | NNT | P value | ||
| Any pain‐related outcomes: no clinical response | 4 | 30 | 10 | 30 | 0.40 (0.14 to 1.14) | NNTB = 5 | 0.09 | |
| Withdraw from trial due to any cause | 3 | 52 | 3 | 52 | 1.00 (0.21 to 4.73) | NA | 1.00 | |
| NA: not applicable; NNTB: number needed to treat for an additional beneficial outcome; RR: risk ratio | ||||||||
| Outcome or subgroup title | No. of studies | No. of participants | Statistical method | Effect size |
| 1 Any pain‐related outcomes: no clinical response ‐ defined by original study Show forest plot | 3 | 209 | Risk Ratio (M‐H, Random, 95% CI) | 0.25 [0.12, 0.51] |

