Corticosteroides orales iniciados por el paciente y por los padres para las exacerbaciones del asma
Resumen
Antecedentes
El asma es un enfermedad inflamatoria crónica de las vías respiratorias, que afecta a cerca de 334 000 000 de personas a nivel mundial. Durante las exacerbaciones severas, los pacientes pueden necesitar asistir a un centro médico o servicio de urgencias del hospital para el tratamiento con corticosteroides sistémicos, que pueden ser administrados por vía intravenosa u oral. A algunos pacientes con asma se les prescribe corticosteroides orales (CSO) para la autoadministración (es decir, iniciados por el paciente) o para la administración al niño con asma (es decir, iniciados por los padres), en caso de una exacerbación. Este enfoque terapéutico es cada vez más frecuente.
Objetivos
Evaluar la efectividad y la seguridad de los corticosteroides orales iniciados por el paciente o los padres en adultos y niños con exacerbaciones del asma.
Métodos de búsqueda
Se identificaron ensayos en el registro especializado del Grupo Cochrane de Vías Respiratorias (Cochrane Airways' Specialised Register, CASR) y también se realizó una búsqueda en el US National Institutes of Health Ongoing Trials Register, ClinicalTrials.gov (www.clinicaltrials.gov) y en la World Health Organization International Clinical Trials Registry Platform (apps.who.int/trialsearch). Se hicieron búsquedas en el CASR, desde su inicio hasta el 18 mayo 2016 y en los registros de ensayos desde su inicio hasta el 24 agosto 2016; no se impuso ninguna restricción en el idioma de publicación.
Criterios de selección
Se buscaron ensayos controlados aleatorios (ECA) informados como texto completo, los publicados en forma de resumen solamente y los datos no publicados; se excluyeron los ensayos cruzados.
Se buscaron estudios en que se asignó al azar a adultos (a partir de los 18 años de edad) o niños en edad escolar (a partir de los 5 años de edad) con asma para recibir: (a) cualquier CSO iniciado por el paciente/los padres o (b) placebo, atención habitual, tratamiento activo alternativo o un plan de acción personalizado para el asma idéntico sin el componente de CSO iniciado por el paciente o los padres.
Obtención y análisis de los datos
Dos autores de la revisión examinaron de forma independiente los resultados de la búsqueda para identificar cualquier estudio que cumpliera con los criterios de inclusión preespecificados.
Los resultados primarios predefinidos fueron: los ingresos en hospitales para el asma, los síntomas de asma en el seguimiento y los eventos adversos graves.
Resultados principales
A pesar de las búsquedas exhaustivas en las bases de datos electrónicas y registros de ensayos clínicos, no se identificó ningún estudio que cumpliera los criterios de inclusión para esta revisión. Se excluyeron cinco estudios potencialmente relevantes por dos razones: la intervención no cumplía con los criterios de inclusión para esta revisión (tres estudios) y los estudios tenían un diseño cruzado (dos estudios). Dos de los estudios excluidos abordaron la pregunta clínica relevante. Sin embargo, fueron excluidos estos estudios debido al diseño cruzado, siguiendo el protocolo. Se contactó con los autores de los ensayos cruzados que no pudieron aportar datos durante el primer período de tratamiento (es decir, antes del cruzamiento).
Conclusiones de los autores
No hay pruebas de ensayos aleatorios (diseño no cruzado) para informar la administración de corticosteroides orales iniciados por el paciente o los padres en los pacientes con asma.
PICOs
Resumen en términos sencillos
Tratamiento con corticosteroides orales iniciado por el paciente o los padres durante un crisis asmática grave
Antecedentes
El asma es una enfermedad inflamatoria crónica de las vías respiratorias que afecta a cerca de 334 millones de personas en todo el mundo. Durante las crisis asmáticas graves, puede que los pacientes necesiten asistir a un centro médico o servicio de urgencias del hospital para el tratamiento con corticosteroides, que pueden recibirlo directamente en una vena o por vía oral. A algunas personas se les administran corticosteroides orales que pueden tomar (iniciado por el paciente) o dar al hijo (iniciado por los padres) en caso de un ataque de asma grave. Este enfoque terapéutico es cada vez más frecuente.
Pregunta de la revisión
Se buscaron estudios que compararan a) corticosteroides orales iniciados por el paciente o los padres con b) ningún corticosteroide oral para el paciente o los padres (p.ej. cuando el paciente asiste a un centro médico o servicio de urgencias para tratamiento adicional por un médico o profesional de enfermería). Los estudios debían incluir a adultos a partir de los 18 años o niños en edad escolar a partir de los cinco años. Dos revisores, de forma independiente, cribaron los resultados de la búsqueda. La búsqueda inicial se realizó en mayo 2016.
Resultados
Se examinaron 61 estudios en total, pero no se encontraron estudios que coincidieran con los criterios anteriores. Cinco estudios fueron excluidos porque el diseño no se permitía en el protocolo de la revisión. Dos de estos estudios abordaron la pregunta clínica correcta pero fueron excluidos porque usaron un tipo de diseño que no se permitía en el protocolo de la revisión.
Conclusiones
Faltan pruebas sobre si la administración de los corticosteroides orales iniciados por el paciente o los padres es segura o tiene un efecto terapéutico beneficioso en los pacientes con asma. Es una cuestión preocupante porque este enfoque terapéutico es cada vez más frecuente.
Conclusiones de los autores
Summary of findings
| Patient‐initiated steroids compared with placebo/normal care/alternative active treatment for asthma | ||
| Patient or population: adults aged 18 years or older with asthma Settings: outpatient Intervention: patient‐initiated oral corticosteroids Comparison: placebo/normal care/alternative active treatment | ||
| Outcomes | Number of participants | Comments |
| Hospital admissions for asthma | 0 (0 studies) | No studies met the inclusion criteria for this review |
| Asthma control (validated scales) | 0 (0 studies) | |
| Serious adverse events (all cause) | 0 (0 studies) | |
| Unscheduled visit to a healthcare provider | 0 (0 studies) | |
| Health‐related quality of life (validated scales) | 0 (0 studies) | |
| Days lost of study/work | 0 (0 studies) | |
| Adverse events (all cause) | 0 (0 studies) | |
| GRADE Working Group grades of evidence | ||
| Parent‐initiated steroids compared with placebo/normal care/alternative active treatment for asthma | ||
| Patient or population: children aged 5 years or older with asthma Settings: outpatient Intervention: parent‐initiated oral corticosteroids Comparison: placebo/normal care/alternative active treatment | ||
| Outcomes | Number of participants | Comments |
| Hospital admissions for asthma | 0 (0 studies) | No studies met the inclusion criteria for this review |
| Asthma control (validated scales) | 0 (0 studies) | |
| Serious adverse events (all cause) | 0 (0 studies) | |
| Unscheduled visit to a healthcare provider | 0 (0 studies) | |
| Health‐related quality of life (validated scales) | 0 (0 studies) | |
| Days off school | 0 (0 studies) | |
| Adverse events (all cause) | 0 (0 studies) | |
| GRADE Working Group grades of evidence | ||
Antecedentes
Descripción de la afección
El asma es un trastorno crónico de las vías respiratorias, que afecta a cerca de 334 000 000 de personas a nivel mundial (Global Asthma Report 2014). Los costos directos del tratamiento e indirectos asociados con la pérdida de productividad son significativos y se encuentran entre los más altos de las enfermedades no transmisibles (Global Asthma Report 2014). Los factores desencadenantes del asma pueden ser alérgicos o no alérgicos, y llevan a inflamación de las vías respiratorias (incluido un componente eosinofílico y neutrófilo), hiperreactividad y obstrucción al flujo aéreo. Durante un empeoramiento de los síntomas del asma (es decir, una exacerbación), que incluye tirantez torácica, sibilancias y disnea, los pacientes típicamente presentan un estrechamiento agudo de las vías respiratorias y una disminución de la función pulmonar (BTS/SIGN 2016). La deficiencia de la función pulmonar puede revertirse con tratamiento y normalizarse. Desde la perspectiva del paciente, los objetivos del tratamiento del asma son: prevenir las exacerbaciones, lograr el control de los síntomas diurnos y nocturnos y permitir el ejercicio normal y la capacidad funcional (GINA 2016). El tratamiento del asma debe ser guiado por un plan de acción personalizado para el asma (GINA 2016) e incluye la evitación de los posibles factores desencadenantes, la administración de corticosteroides inhalados (CSI) o antagonistas de receptores de leucotrienos, o ambos, para reducir la inflamación de las vías respiratorias, y la administración de agonistas beta2 de acción prolongada inhalados (ABAP), agonistas beta2de acción breve (ABAB) y broncodilatadores anticolinérgicos (es decir, antagonistas muscarínicos de acción prolongada [AMAP] para aliviar la limitación al flujo aéreo (NICE 2007; NICE 2013; BTS/SIGN 2016; GINA 2016). Durante las exacerbaciones severas, los pacientes pueden necesitar asistir a un centro médico o servicio de urgencias del hospital para el tratamiento con corticosteroides sistémicos, que pueden ser administrados por vía intravenosa u oral (BTS/SIGN 2016; GINA 2016). A algunos pacientes con asma se les prescribe corticosteroides orales (CSO) para la autoadministración (es decir, iniciados por el paciente) o para la administración al niño con asma (es decir, iniciados por los padres), en caso de una exacerbación (Vuillermin 2007).
Descripción de la intervención
El tratamiento profiláctico con corticosteroides se usa comúnmente en los pacientes con asma para reducir y controlar la inflamación de las vías respiratorias (BTS/SIGN 2016; GINA 2016), de este modo, mejora el control de asma y se reducen los riesgos futuros. El CSI se usa de preferencia a los corticosteroides sistémicos porque la dosis inhalada se aplica directamente en las vías respiratorias (es decir, el blanco del fármaco), lo que disminuye la propensión a los efectos secundarios sistémicos. Los efectos adversos asociados con el uso a largo plazo de los corticosteroides sistémicos incluyen: efectos sobre la densidad ósea (p.ej. osteoporosis y mayor riesgo de fracturas del cuello del fémur), retraso del crecimiento en niños, tendencia a la hiperglucemia y supresión de la respuesta a la infección o las lesiones (Rang 2015). Los ciclos cortos recurrentes de prednisolona también pueden asociarse con eventos adversos, en particular, con una reducción de la acumulación mineral ósea, como se ha informado en los participantes del ensayo Childhood Asthma Management Program (CAMP) (CAMP Research Group 2000; Kelly 2008). Sin embargo, las pruebas apoyan el uso a corto plazo de corticosteroides sistémicos durante las exacerbaciones del asma aguda (Rowe 2007; Fernandes 2014). En el período inmediatamente posterior a una exacerbación del asma, los pacientes presentan una propensión específica para las exacerbaciones repetidas, y la administración de corticosteroides sistémicos puede reducir el riesgo de una recaída y la necesidad de inhaladores de alivio, sin efectos adversos graves (Rowe 2007). La prescripción de un "paquete de rescate" (con un ciclo de CSO) a un paciente o su cuidador permite el tratamiento autoadministrado en caso de una exacerbación, como la guía del plan de acción personalizado para el paciente (BTS/SIGN 2016).
De qué manera podría funcionar la intervención
El CSO iniciado por el paciente puede ser parte de un plan de acción para el asma escrito (GINA 2016), que debe especificar cuándo y cómo iniciar el tratamiento con el CSO y cuándo consultar al médico si los síntomas no logran responder al tratamiento. En comparación con los CSO administrados por un médico del servicio de urgencias, el tratamiento iniciado por el paciente o los padres permite la administración precoz de los corticosteroides sistémicos después de la aparición de una exacerbación aguda. Los efectos beneficiosos de los CSO se han demostrado dentro de las tres horas de la administración, y la dosificación retardada de CSO es menos efectiva en la resolución del asma aguda (Streetman 2002). De hecho, hay algunas pruebas de estudios en niños de que la administración temprana de corticosteroides sistémicos durante una exacerbación puede reducir los síntomas del asma y el número de días de ausentismo escolar, en comparación con los corticosteroides iniciados por el médico (Vuillermin 2010). Además, las exacerbaciones severas recurrentes se asocian con un deterioro acelerado de la función pulmonar, lo que sugiere que el tratamiento intensivo de la inflamación intermitente de las vías respiratorias puede ser importante para prevenir su remodelación (Bai 2007).
Por qué es importante realizar esta revisión
La administración de corticosteroides orales iniciados por el paciente es práctica común en la enfermedad pulmonar obstructiva crónica (EPOC) (DoH 2010), y el uso apropiado de paquetes de rescate se incluye actualmente en la guía de calidad para el tratamiento de la EPOC del National Institute for Health and Care Excellence (NICE) (NICE 2010). De acuerdo con el uso en la EPOC, la administración de CSO iniciada por el pacientes y los padres para el asma parece ser cada vez más frecuente en la práctica clínica (Vuillermin 2007; BTS/SIGN 2016). Por ejemplo, en una encuesta australiana a 252 médicos involucrados en la atención de niños con asma, un 85% informó que recomienda los CSO iniciados por los padres a los padres de los niños con asma (Vuillermin 2007). Además, las guías British Thoracic Society/Scottish Intercollegiate Guidelines Network (BTS/SIGN) sobre el contenido del plan de acción personalizado recomiendan la cobertura en los corticosteroides orales iniciales, "que puede incluir un ciclo de comprimidos de corticosteroides de urgencia" (BTS/SIGN 2016). Sin embargo, hasta la fecha son limitadas las pruebas para la administración de CSO iniciados por el paciente o los padres en el tratamiento de las exacerbaciones de asma (NACA 2015). En una revisión anterior Cochrane, se evaluaron las pruebas sobre el tratamiento con corticosteroides orales iniciado por los padres para las enfermedades con sibilancias intermitentes en los niños (Vuillermin 2006). En esta revisión, no se consideran las sibilancias en edad preescolar.
Es importante considerar los posibles efectos beneficiosos del tratamiento anterior con CSO en relación con los posibles efectos perjudiciales, que incluyen cuestiones de seguridad con respecto al retraso del acceso a la atención médica cuando los CSO se toman en el domicilio. Además, es probable que la provisión de paquetes de rescate a los pacientes con asma o a los cuidadores aumente la administración general de corticosteroides orales; este hecho tiene implicaciones para la incidencia de los efectos secundarios asociados a los corticosteroides, en particular en los niños. En conjunto, esta información destaca la importancia de sintetizar las pruebas para establecer si esta intervención es segura y efectiva en los pacientes con asma.
Objetivos
Evaluar la efectividad y la seguridad de los corticosteroides orales iniciados por el paciente o los padres en adultos y niños con exacerbaciones del asma.
Métodos
Criterios de inclusión de estudios para esta revisión
Tipos de estudios
Se planificó incluir los ensayos controlados aleatorios (ECA), informados como texto completo, los publicados como resumen solamente y los datos no publicados. Se excluyeron los ensayos cruzados porque los efectos de los corticosteroides pueden persistir durante varias semanas o meses (Haahtela 1994), y los estudios no aplicaron un período de lavado suficiente entre los períodos de tratamiento para eliminar los efectos del cruzamiento.
Tipos de participantes
Se programó incluir adultos (a partir de los 18 años de edad) y niños en edad escolar o mayores (es decir, a partir de los 5 años) con un diagnóstico de asma. Los adultos y los niños se consideraron en comparaciones separadas. No se consideraron en esta revisión las sibilancias en edad preescolar, por lo que se excluyeron los estudios con niños de este grupo etario. Se exigió que el diagnóstico de asma sea determinado por un médico según guías validadas nacionales o internacionales. Se excluyeron los participantes con una comorbilidad respiratoria (p.ej. bronquiectasia, enfermedad pulmonar obstructiva crónica). Si un estudio incluía tanto a adultos como a niños, se contactó con los autores para verificar si se disponía de datos desglosados; si no se podía acceder a estos datos, se usaba la edad promedio (a partir de los 18 años) de los pacientes del estudio para considerar la inclusión. Si la edad promedio de los pacientes del estudio era menor a los 18 años, se planificó realizar un análisis de sensibilidad para examinar el efecto de incluir o excluir estos estudios. Por último, si un estudio incluía a niños de edad escolar y edad preescolar, se lo excluía si la edad promedio era menor a los cinco años.
Tipos de intervenciones
Se planificó incluir estudios que compararan cualquier corticosteroide oral (CSO) iniciado por el paciente o los padres, con un placebo, la atención habitual, un plan de tratamiento activo alternativo (p.ej. duplicar la dosis de corticosteroides inhalados) o un plan de tratamiento de exacerbación personalizado para el asma idéntico sin CSO iniciado por el paciente o los padres. El CSO (en cualquier dosis o duración) podía combinarse con otras medidas para el tratamiento de una exacerbación (p.ej. plan de acción personalizado para el asma, mayor uso de inhalador de alivio) siempre que la medida no fuera parte del tratamiento aleatorio. Se programó realizar comparaciones separadas para cada tipo de comparador (p.ej. corticosteroides iniciados por el paciente versus placebo; corticosteroides iniciados por el paciente versus atención habitual, etc.); también se realizarían comparaciones separadas para adultos y niños. La atención habitual se definió como cualquier medida que el paciente generalmente tomaría para manejar una exacerbación (p.ej. aumentar el uso de inhaladores de alivio, buscar asesoramiento médico, etc.). También se programó incluir estudios en que el grupo comparador comprendía una combinación de lo anterior (p.ej., plan de acción personalizado para el asma más placebo).
Tipos de medida de resultado
Resultados primarios
-
Ingresos hospitalarios por asma
-
Síntomas de asma en el seguimiento (medidos en una escala validada (p.ej. Asthma Control Questionnaire [ACQ]).
-
Eventos adversos graves.
Se seleccionaron los resultados primarios para representar una medida importante del uso de recursos, un resultado informado por el paciente, y la seguridad.
Resultados secundarios
-
Visita no programada a un profesional sanitario (p.ej. accidente y urgencia, médico general).
-
Nueva exacerbación en el período de seguimiento (control del asma).
-
Calidad de vida relacionada con la salud (mediante una escala validada).
-
Uso de medicación de alivio.
-
Días de escuela (niños) o estudio/trabajo (adultos) perdidos.
-
Tiempo transcurrido hasta la resolución de los síntomas.
-
Eventos adversos.
El informe en el estudio de uno o más de los resultados enumerados en la presente revisión no fue un criterio de inclusión para la revisión. Si un estudio usaba más de una escala para informar el mismo resultado, o si se usaban diferentes escalas entre los estudios, se planificó analizar las diferentes escalas juntas con la diferencia de medias estandarizada.
Results
Description of studies
Results of the search
A search of the Cochrane Airways' Specialised Register (CASR) returned 55 references and the search of the US National Institutes of Health Ongoing Trials Register ClinicalTrials.gov and the World Health Organization International Clinical Trials Registry Platform yielded a further 7 records. Two review authors screened the 62 references/records using Covidence (Covidence 2016) and 54 records were discarded. We selected eight references (five studies) as potential candidates for inclusion in this review and sourced the corresponding full‐text articles. Two review authors screened the full‐text articles independently and all five studies were excluded with reasons. The PRISMA flow diagram is presented in Figure 1.
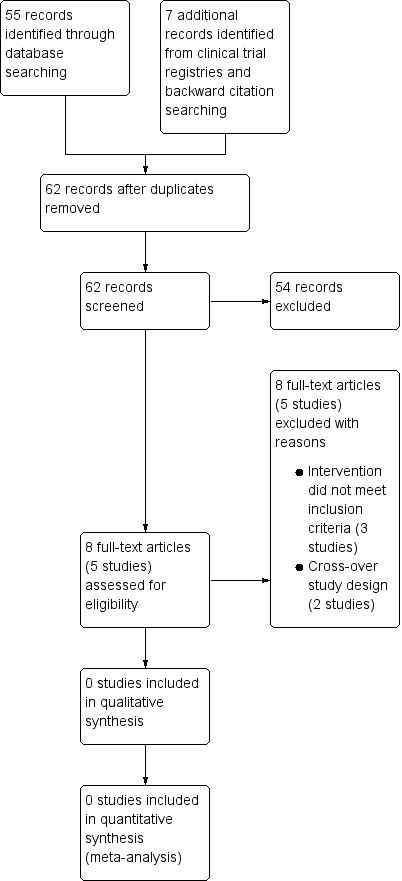
Study flow diagram.
Included studies
We included no studies.
Excluded studies
We excluded five studies with reasons (see Characteristics of excluded studies table). Three studies were excluded because the intervention did not meet the criteria for inclusion in this review (oral corticosteroids (OCS) must be part of the randomised treatment and could be combined with other measures for the management of an exacerbation such as a personalised asthma action plan, provided that the co‐intervention was not part of the randomised treatment). Specifically, the OCS were not part of the randomised treatment in the study by Boushey 2005. Participants in the study reported by Milenović 2007 could initiate oral corticosteroids as per a personalised asthma action plan (i.e. co‐intervention), which was part of the randomised treatment and was not available to participants in the control group. In van Der Meer 2009, the oral corticosteroids were optional at step seven of an internet‐based asthma plan (i.e. co‐intervention), which was part of the randomised treatment. Furthermore, the oral corticosteroids were taken following contact with an asthma nurse, and the usual care group received no plan. Two studies were excluded because of their cross‐over design (Grant 1995; Vuillermin 2010); we contacted the authors of the respective studies, who were unable to provide data for the first treatment period (i.e. prior to cross‐over).
Risk of bias in included studies
Not applicable.
Effects of interventions
See: Summary of findings for the main comparison Summary of findings: patient‐initiated steroids; Summary of findings 2 Summary of findings: parent‐initiated steroids
Not applicable.
Discusión
Resumen de los resultados principales
Después de examinar los resultados de las búsquedas extensas, no se identificaron ensayos controlados aleatorios relevantes que incluir en esta revisión. Se excluyeron cinco estudios potencialmente relevantes en base a los criterios preespecificados. Dos de los estudios excluidos abordaron la pregunta clínica relevante (Grant 1995; Vuillermin 2010). Sin embargo, fueron excluidos estos estudios debido al diseño cruzado, siguiendo el protocolo. Se contactó con los autores pero no pudieron aportar datos durante el primer período de tratamiento solo (es decir, antes del cruzamiento).
Compleción y aplicabilidad general de las pruebas
No se identificaron estudios relevantes para incluir en esta revisión.
Calidad de la evidencia
A pesar de realizar una búsqueda exhaustiva y de un cribado de duplicados (independiente) y del proceso de revisión, no se identificaron estudios relevantes para incluir en esta revisión.
Sesgos potenciales en el proceso de revisión
Este proceso de revisión podría estar sujeto a un riesgo de sesgo en dos áreas: las búsquedas y las conclusiones. Sin embargo, el especialista en información del Grupo Cochrane de Vías Respiratorias diseñó y realizó la búsqueda electrónica principal, y dos médicos del equipo de autores (MG, MBG) con conocimiento experto en el área filtraron y revisaron de forma independiente los resultados de la búsqueda. Siguiendo la metodología Cochrane, no se excluyó ningún ensayo sobre la base del idioma, el estado de publicación ni los resultados informados, de manera que se puede asegurar que se identificaron todas las pruebas aleatorias potencialmente relevantes. Las conclusiones son compatibles con la falta de estudios incluidos.
Acuerdos y desacuerdos con otros estudios o revisiones
Hasta lo que se sabe, no hay revisiones sistemáticas sobre este tema. Los dos ensayos controlados aleatorios que abordaron la pregunta clínica relevante, pero fueron excluidos de la presente revisión por el diseño cruzado, informaron resultados contradictorios. Grant y colegas examinaron la efectividad de una dosis oral única de prednisona administrada por los padres a un niño al inicio de una crisis asmática (Grant 1995). Contrario a lo esperado, los autores hallaron que los pacientes del grupo de prednisona oral iniciada por los padres tuvieron significativamente más exacerbaciones del asma, que resultaron en visitas ambulatorias en comparación con la participación en el grupo de placebo (Grant 1995). Según los autores, los resultados podrían ser específicos para una población de niños con un uso subóptimo del tratamiento con beta agonistas, y subrayaron la necesidad de estudios adicionales en diferentes poblaciones de niños asmáticos (Grant 1995). Por otro lado, Vuillermin y colegas encontraron que un ciclo corto de prednisolona oral iniciado por los padres durante una exacerbación del asma en niños en edad escolar puede dar lugar a una reducción de los síntomas del asma, del uso de recursos de salud y de los días de ausentismo escolar (Vuillermin 2010). Sin embargo, los autores advirtieron que los beneficios moderados de esta estrategia deben cotejarse con los posibles efectos secundarios del uso repetido de corticosteroides orales (Vuillermin 2010).
| Patient‐initiated steroids compared with placebo/normal care/alternative active treatment for asthma | ||
| Patient or population: adults aged 18 years or older with asthma Settings: outpatient Intervention: patient‐initiated oral corticosteroids Comparison: placebo/normal care/alternative active treatment | ||
| Outcomes | Number of participants | Comments |
| Hospital admissions for asthma | 0 (0 studies) | No studies met the inclusion criteria for this review |
| Asthma control (validated scales) | 0 (0 studies) | |
| Serious adverse events (all cause) | 0 (0 studies) | |
| Unscheduled visit to a healthcare provider | 0 (0 studies) | |
| Health‐related quality of life (validated scales) | 0 (0 studies) | |
| Days lost of study/work | 0 (0 studies) | |
| Adverse events (all cause) | 0 (0 studies) | |
| GRADE Working Group grades of evidence | ||
| Parent‐initiated steroids compared with placebo/normal care/alternative active treatment for asthma | ||
| Patient or population: children aged 5 years or older with asthma Settings: outpatient Intervention: parent‐initiated oral corticosteroids Comparison: placebo/normal care/alternative active treatment | ||
| Outcomes | Number of participants | Comments |
| Hospital admissions for asthma | 0 (0 studies) | No studies met the inclusion criteria for this review |
| Asthma control (validated scales) | 0 (0 studies) | |
| Serious adverse events (all cause) | 0 (0 studies) | |
| Unscheduled visit to a healthcare provider | 0 (0 studies) | |
| Health‐related quality of life (validated scales) | 0 (0 studies) | |
| Days off school | 0 (0 studies) | |
| Adverse events (all cause) | 0 (0 studies) | |
| GRADE Working Group grades of evidence | ||

